Suche plamy na skórze - poznaj możliwe przyczyny?
- Suche plamy na skórze – objawy
- Kogo najczęściej dotyka problem przesuszonych plam na skórze?
- Przyczyny przesuszenia skóry
- Schorzenia dermatologiczne i autoimmunologiczne powodujące suche plamy na skórze
- Suche plamy na skórze dziecka
- Leczenie i pielęgnacja suchej skóry
- Możesz zapobiec suchości skóry środkami „domowymi” przez
- Jaka dieta przy suchej skórze?
- Sucha skóra – ryzyko powikłań
- Kiedy konieczna jest konsultacja lekarska?
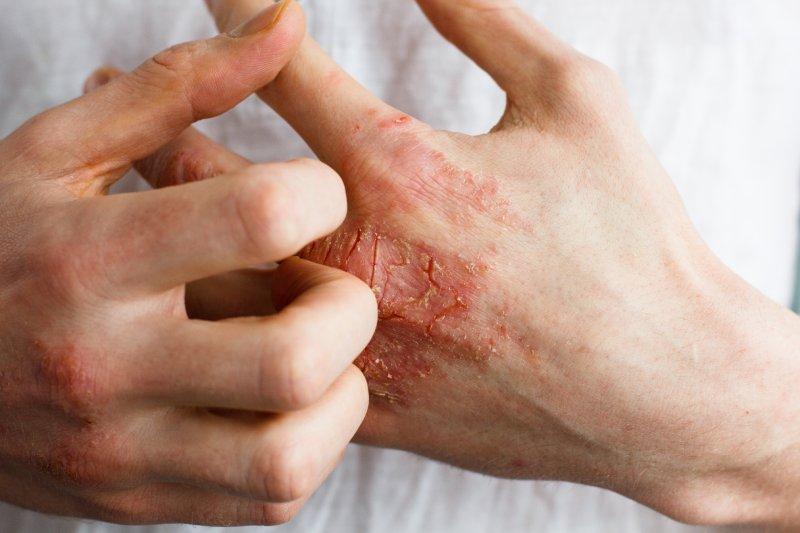
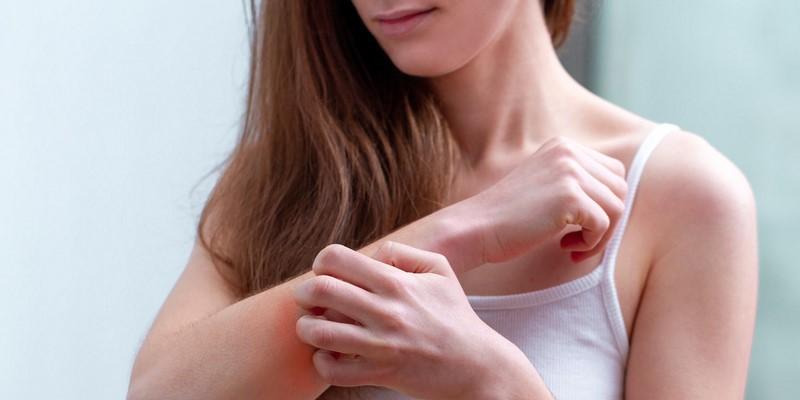
Problemy z kserodermą (łac. xerosis cutis, kseroza), czyli suchą i szorstką skórą są częste. Niedobór wilgoci w naskórku prowadzi do powstawania szorstkich plam, które mogą łuszczyć się lub swędzieć, a w ekstremalnych przypadkach pękać i krwawić. Zapoznaj się z poniższym artykułem, aby poznać możliwe przyczyny problemów z kserodermą.

Suche plamy na skórze – objawy
Suchość skóry zmienia jej teksturę z miękkiej na szorstką i skutkuje pojawieniem się suchych obszarów, które mogą być niewielkie lub rozległe. Może to prowadzić do świądu lub zmian w odcieniu skóry. Przesuszona skóra może powodować tymczasowy dyskomfort. Bardzo sucha skóra jest delikatna, łatwiej się łuszczy lub pęka, co może skutkować bolesnymi ranami.
Objawy suchej skóry – kserozy, to:
- ściągnięcie,
- szorstkość,
- łuszczenie,
- świąd,
- pęknięcia,
- zmiany odcienia skóry,
- w przypadku bardzo suchej skóry możliwe są wysypka i opuchlizna.
Najczęściej dotknięte suchością obszary ciała to:
- dłonie,
- stopy,
- twarz,
- łokcie,
- narządy płciowe,
- nogi.
Kogo najczęściej dotyka problem przesuszonych plam na skórze?
- osoby mieszkające w suchym lub zimnym klimacie,
- osoby często pracujące na zewnątrz,
- osoby często myjące ręce,
- alergicy,
- osoby powyżej 65. roku życia.
Przyczyny przesuszenia skóry
- Wiek: Z wiekiem elastyczność i nawilżenie skóry maleją, co jest naturalnym elementem starzenia się.
- Klimat i wilgotność w środowisku zamkniętym: Suchy klimat i silne wiatry przesuszają skórę. Zimą skóra często jest w gorszej kondycji. Centralne ogrzewanie, piece na drewno, grzejniki i kominki obniżają wilgotność powietrza. Szaliki, czapki i rękawiczki pomagają chronić skórę przed mrozem i wiatrem podczas przebywania na zewnątrz.
- Golenie
- Zawód: Niektóre zawody zwiększają ryzyko przesuszenia skóry, np. zawody medyczne, fryzjerzy, rolnicy.
- Niedobory żywieniowe: Niedobór witamin i minerałów może prowadzić do wysuszenia skóry.
- Nieprawidłowa pielęgnacja: Agresywne kosmetyki mogą zaburzać naturalną barierę ochronną skóry.
- Schorzenia: Różne schorzenia dermatologiczne, reakcje alergiczne, infekcje grzybicze mogą powodować pojawienie się suchych plam. Rzadko, sucha, swędząca skóra może wskazywać na poważniejszy problem zdrowotny, taki jak cukrzyca, problemy z tarczycą lub choroby nerek.
Schorzenia dermatologiczne i autoimmunologiczne powodujące suche plamy na skórze
Białe suche plamy na skórze mogą wynikać z:
- Łupieżu białego: łagodnego schorzenia często towarzyszącego atopowemu zapaleniu skóry u dzieci i młodzieży, które charakteryzuje się jasnymi, słabo zarysowanymi plamami.
- Łupieżu pstrego: zakażenia grzybiczego wywołanego przez grzyby (drożdżaki) z rodzaju Malassezia, objawiającego się odbarwionymi lub różowymi, drobno łuszczącymi się plamami, często zlokalizowanymi na szyi, klatce piersiowej, plecach, brzuchu i kończynach.
Brązowe suche plamy na skórze mogą być spowodowane przez:
- Melasmy (ostudy): przebarwienie, które często dotyka kobiety w trakcie ciąży. Zmiany hormonalne mogą prowadzić do pojawienia się ciemnych plam na twarzy.
Ciemne suche plamy na skórze spowodowane przez uszkodzenie skóry przez słońce: długotrwała ekspozycja na promieniowanie UV może powodować ciemne plamy, zwane plamami starczymi, wątrobowymi lub soczewicowatymi.
Czerwone suche swędzące plamy na ciele mogą oznaczać:
- Egzemę: stan zapalny skóry, który może być wywołany przez czynniki zewnętrzne lub wewnętrzne, takie jak alergie (wyprysk atopowy) czy długotrwały kontakt z substancjami chemicznymi. Egzema objawia się zaczerwienieniem, niewielkim obrzękiem, grudkami lub pęcherzykami i silnym świądem. Bardzo ciężkie formy mogą powodować pęknięcia skóry, co czyni ją podatną na infekcje. Choroba nasila się pod wpływem stresu.
- Łojotokowe zapalenie skóry (ŁZS): przewlekłą chorobę dotykającą głównie obszary bogate w gruczoły łojowe, takie jak skóra głowy, twarz, uszy, klatka piersiowa i plecy. ŁZS charakteryzuje się czerwonymi, łuszczącymi się plamami, które mogą swędzieć. W przypadku skóry głowy, powoduje łupież. Może również pojawić się na brwiach, brzegach nosa, brodzie, a także innych obszarach, gdzie skóra jest bardziej tłusta. Przyczyny łojotokowego zapalenia skóry nie są do końca znane, ale uważa się, że rolę w jego powstawaniu odgrywają różne czynniki, takie jak nadmierna aktywność gruczołów łojowych, obecność drożdży (Malassezia) żyjących na skórze, zmiany hormonalne, stres, zmiany pogodowe i genetyczna skłonność do choroby.
- Łuszczycę: chorobę autoimmunologiczną atakującą zdrowe komórki skóry. Łuszczyca manifestuje się przez suche czerwone plamy na skórze, wypukłe, łuszczące się, najczęściej zlokalizowane na łokciach, kolanach, skórze głowy, plecach, dłoniach, stopach i wokół stawów.
- Grzybicę stóp: w której wyróżniamy trzy główne rodzaje, różniące się lokalizacją, symptomami i przebiegiem infekcji. Wszystkie mogą prowadzić do występowania suchych zmian na skórze stóp.
- Grzybica międzypalcowa: Najbardziej powszechna forma grzybicy stóp, atakująca przestrzenie między palcami. Objawia się zaczerwienieniem, intensywnym swędzeniem, a także obrzękiem, złuszczaniem i pękaniem skóry. Często występuje u osób uprawiających sport (znana także jako stopa atlety).
- Grzybica potnicowa: Charakteryzuje się pojawieniem małych, wypełnionych płynem pęcherzyków na podeszwach stóp. Z czasem mogą one łączyć się w większe ogniska i pękać, co skutkuje złuszczaniem skóry. Towarzyszący temu intensywny świąd.
- Grzybica złuszczająca: Manifestuje się poprzez pojawienie się czerwonawych plam z wyraźnie zaznaczonym rogowaceniem i pękaniem skóry. Powierzchnia zmian jest sucha, co często opisywane jest jako efekt przysypania mąką ze względu na obecność srebrzystobiałych łusek. Świąd może być obecny, ale jest zazwyczaj łagodny. Zmiany mogą obejmować nie tylko podeszwy, ale również boczne powierzchnie stóp, a nawet grzbiety, co nadaje im wygląd charakterystyczny dla grzybicy typu mokasynowego. Szczególnie w tej odmianie grzybicy, suchość skóry jest wyraźnie zaznaczona przez intensywne łuszczenie i pęknięcia naskórka.
Małe suche plamki na ciele mogą pojawiać się w wyniku:
- Kontaktowego zapalenia skóry: Występuje, w wyniku kontaktu ze skórą czynnika drażniącego lub wywołującego reakcję alergiczną. Skóra może być sucha, swędząca i czerwona, może pojawić się wysypka. Kontaktowe zapalenie skóry mogą powodować: sztuczna biżuteria zawierająca nikiel, kosmetyki, detergenty, lateks lub leki.
- Rogowacenia mieszkowego (łac. keratosis pilaris): To powszechna, zwykle łagodna choroba skóry, charakteryzująca się powstawaniem drobnych, szorstkich plamek lub grudek, głównie na ramionach, udach, pośladkach, a czasami na twarzy. Grudki te wynikają z nadmiernego rogowacenia okołomieszkowego, co oznacza, że nadmiar białka skórnego zwanego keratyną gromadzi się wokół ujść mieszków włosowych, tworząc szorstkie, czasem czerwonawe wypukłości przypominające gęsią skórkę. Rogowacenie mieszkowe jest często dziedziczne i może się nasilać w wyniku suchości skóry lub innych czynników, takich jak zmiany hormonalne. Stan ten jest bardziej widoczny w chłodniejszych miesiącach i może częściowo ustępować latem, kiedy to skóra jest zwykle lepiej nawilżona.
W przypadku zauważenia nietypowych zmian na skórze, w tym pojawienia się suchych plam, zaleca się konsultację z dermatologiem w celu oceny stanu skóry, ustalenia przyczyny zmian i zastosowania odpowiedniego leczenia.
Suche plamy na skórze dziecka
Suche plamy na skórze dziecka mogą być spowodowane przez wiele różnych czynników, które zazwyczaj są łagodne, ale czasami mogą wymagać konsultacji z dermatologiem. Oto kilka najczęstszych przyczyn:
- atopowe zapalenie skóry (AZS),
- skaza białkowa (rodzaj alergii lub nietolerancji pokarmowej),
- łagodne podrażnienie,
- kąpiele: częste kąpiele, szczególnie w gorącej wodzie, mogą wysuszać delikatną skórę dziecka, powodując suche plamy,
- niewłaściwa pielęgnacja,
- niedobory żywieniowe,
- rogowacenie mieszkowe.
Leczenie i pielęgnacja suchej skóry
Leczenie skupia się na nawilżaniu, natłuszczaniu i używaniu łagodnych kosmetyków. dostosowanych do potrzeb Twojej skóry. Aplikuj nawilżacz najlepiej rano i wieczorem oraz po kąpieli, gdy skóra jest jeszcze wilgotna.
Wybierając nawilżacz dla suchej skóry, szukaj produktów, które:
- nie mają zapachu;
- nie zawierają składników prowadzących do odwodnienia skóry, takich jak alkohol izopropylowy, alkohol benzylowy;
- zawierają składniki o działaniu okluzyjnym, czyli tworzące na powierzchni skóry cienką warstwę ochronną, zapobiegającą nadmiernej utracie wody, takie jak: wazelinę, parafinę lub masło shea;
- zawierają składniki zatrzymujące wilgoć w skórze tzw. humektanty np. kwas hialuronowy, mocznik, glicerynę;
- oferują ochronę przed słońcem (krem z filtrem SPF).
W przypadku ekstremalnie suchej skóry, świądu i skłonności do pękania, potrzebny może być steryd do stosowania miejscowego, który zmniejszy obrzęk i wysypkę.
Możesz zapobiec suchości skóry środkami „domowymi” przez
- oczyszczanie łagodnym, bezwonnym kosmetykiem bez detergentu SLS (ang. sodium lauryl sulfate),
- unikanie gorących kąpieli lub pryszniców,
- ograniczenie czasu kąpieli i prysznica do 10 minut,
- prawidłowe zarządzanie stresem, ponieważ stres pogarsza przebieg egzemy i innych schorzeń,
- minimalizowanie ekspozycji na słońce,
- nawilżanie zaraz po kąpieli, kiedy skóra jest wilgotna,
- osuszanie skóry miękkim ręcznikiem,
- zapobieganie odwodnieniu,
- zwiększenie wilgotności powietrza w domu i pracy,
- odstawienie papierosów i unikanie dymu tytoniowego.
Jaka dieta przy suchej skórze?
Niektóre pokarmy i napoje mogą powodować odwodnienie. Unikaj jedzenia i picia produktów zawierających:
- alkohol,
- kofeinę,
- cukier,
- sól.
Sucha skóra – ryzyko powikłań
Nieleczona lub bardzo sucha skóra może powodować pękanie i krwawienie. Otwarte rany mogą stać się wrotami dla zarazków i prowadzić do infekcji.
Kiedy konieczna jest konsultacja lekarska?
Zasięgnij porady dermatologa, jeśli skóra stale swędzi, co staje się uciążliwe w codziennych czynnościach lub gdy skóra wygląda na zainfekowaną, jest bolesna lub pojawiła się wysypka. Regularne kontrole u dermatologa są kluczowe dla wczesnej diagnostyki i skutecznego leczenia. Suche plamy na skórze, choć zwykle są łagodne i nie stanowią poważnego zagrożenia, mogą czasem być sygnałem ostrzegawczym poważniejszych problemów zdrowotnych.
Dr n.med. Justyna Chlebowska-Tuz