Opryszczka „na ustach”, czyli „zimno” – przyczyny sprzyjające zakażeniu HSV, objawy i przebieg zakażenia.
- Co to jest wirus opryszczki?
- Wirusy HSV (HHV-1 i HHV-2)
- Epidemiologia wirusów opryszczki
- Jak dochodzi do zakażenia HSV?
- Objawy i wygląd opryszczki
- Jak wygląda opryszczka wargowa?
- Dla kogo opryszczka stanowi prawdziwe niebezpieczeństwo?
- Leczenie wirusa opryszczki
- Jak bada się opryszczkę?
- Zapobieganie opryszczce: jak przerwać łańcuch zakażeń
- Pytania i odpowiedzi
Wirus opryszczki pospolitej to jeden z najpowszechniejszych i najbardziej przebiegłych ludzkich patogenów, który od zarania dziejów towarzyszy naszej cywilizacji. Pomimo że wywołuje stosunkowo łagodne i ograniczone objawy, jego biologię określa się mianem „genialnej” – raz wniknąwszy do organizmu, pozostaje w nim na zawsze, ukryty w zwojach nerwowych.

Co to jest wirus opryszczki?
Wirus opryszczki pospolitej (Herpes Simplex Virus – HSV) należy do rozległej rodziny Herpesviridae. Do tej samej, licznej rodziny należą także wirusy powodujące ospę wietrzną i półpaśca (VZV), cytomegalii (CMV) czy mononukleozy zakaźnej (EBV). Ich wspólną, charakterystyczną i wyróżniającą cechą jest latencja, czyli zdolność do przechodzenia w stan uśpienia (utajenia) w komórkach nerwowych gospodarza po przebytym zakażeniu pierwotnym. Sam wirus ma budowę dość złożoną – jego materiał genetyczny (DNA) jest otoczony kapsydem o symetrii ikosaedralnej, osłonką lipidową oraz otoczką. To właśnie osłonka ułatwia mu wnikanie do komórek nerwowych. Potocznie nazywany jest „zimnem” lub „febrą”, co bywa mylące, ponieważ jego wystąpienie nie wynika z przeziębienia, lecz z przejściowego spadku odporności, który sprzyja jego reaktywacji.
Chociaż wirus opryszczki został formalnie zidentyfikowany stosunkowo niedawno, jego obecność dręczyła ludzkość od tysiącleci. Choć obecność wirusa opryszczki odnotowywano już w starożytności, przełom w jego badaniach nastąpił dopiero w drugiej dekadzie XX wieku. Powszechnie uznaje się, że to niemiecki mikrobiolog, Wilhelm Grüter, w 1912 roku dokonał kluczowej identyfikacji. Przeprowadził on doświadczenie, w którym przefiltrował płyn z pęcherza osoby zarażonej (używając filtra zatrzymującego bakterie, ale nie wirusy) i wprowadził ten płyn do rogówki królika, wywołując u niego opryszczkowe zapalenie rogówki. Udowodnił w ten sposób, że czynnikiem zakaźnym jest coś mniejszego niż bakteria. Jego prace, wraz z badaniami innych naukowców tamtego okresu, ostatecznie doprowadziły do wyizolowania i nazwania wirusa opryszczki pospolitej (Herpes Simplex Virus).
Warto przeczytać: https://diag.pl/pacjent/artykuly/sposoby-na-opryszczke-jakie-badania-wykonac/
Okresem, w którym zapadalność na wirusa była największa i osiągnęła swoje globalne pandemiczne rozmiary, była druga połowa XX wieku. Szacuje się, że w tym czasie odsetek osób zakażonych HSV-1 w populacji dorosłych w wielu krajach sięgał nawet 90%. Główną przyczyną tak wysokiej zapadalności był brak świadomości społeczeństwa o mechanizmie zakażenia oraz wczesna i powszechna ekspozycja w dzieciństwie. Powszechna była wymiana serdecznych pocałunków między dorosłymi a dziećmi, używanie wspólnych sztućców czy ręczników, co stanowiło idealną drogę dla wirusa.
Wirusy HSV (HHV-1 i HHV-2)
W nomenklaturze wirusologicznej powszechnie znane wirusy opryszczki pospolitej funkcjonują pod dwiema nazwami, co często może wprowadzać zamieszanie. Wirusy HSV, czyli Herpes Simplex Virus, to ta sama grupa, która w szerszej klasyfikacji ludzkich wirusów opryszczki (Human Herpesvirus – HHV) nosi oznaczenia HHV-1 i HHV-2. HSV-1 to synonim dla HHV-1 i jest to typ odpowiedzialny głównie za zmiany w obrębie jamy ustnej i warg. Z kolei HSV-2 to inaczej HHV-2, który tradycyjnie wiąże się z zakażeniami okolic narządów płciowych. To rozróżnienie numeryczne w obrębie rodziny Herpesviridae podkreśla ich bliskie pokrewieństwo genetyczne i biologiczne (w tym wspomnianą zdolność do latencji), a jednocześnie pozwala na precyzyjne rozróżnienie dwóch odmiennych, choć niekiedy nakładających się, profili epidemiologicznych i klinicznych. Oba wirusy, mimo preferowanych lokalizacji, mogą wywołać infekcję w każdej okolicy ciała.
Epidemiologia wirusów opryszczki
Epidemiologia wirusów opryszczki pospolitej ma charakter prawdziwie pandemiczny, przy czym rozpowszechnienie HHV-1 i HHV-2 znacząco różni się pod względem skali i dystrybucji geograficznej. Według danych Światowej Organizacji Zdrowia (WHO) wirus HHV-1 należy do najpowszechniejszych czynników zakaźnych na świecie. Dane wskazują, że w 2016 roku około 3,7 miliarda ludzi poniżej 50. roku życia (czyli 67% globalnej populacji w tej grupie wiekowej) było zakażonych wirusem HHV-1. Jego występowanie jest względnie jednorodne we wszystkich regionach świata, jednak najwyższe wskaźniki notuje się w Regionie WHO obu Ameryk oraz w Regionie Afryki, gdzie w niektórych krajach zakażonych jest ponad 80% dzieci przed ukończeniem 5. roku życia. W krajach wysokorozwiniętych obserwuje się stopniowy spadek wskaźników zakażeń w dzieciństwie, co prowadzi do zwiększonej podatności młodzieży i młodych dorosłych, u których do zakażenia pierwotnego może dojść poprzez kontakty intymne.
Przeczytaj także: https://diag.pl/pacjent/artykuly/wirus-opryszczki-hsv-czy-jest-grozny-podpowiadamy-jak-sie-go-pozbyc/
Jeśli chodzi o wirusa HHV-2, który jest główną przyczyną opryszczki narządów płciowych, WHO szacuje, że w 2016 roku około 491 milionów osób w wieku 15-49 lat (13% światowej populacji w tej grupie wiekowej) było nim zakażonych. Rozpowszechnienie HHV-2 jest jednak bardzo zróżnicowane geograficznie i demograficznie. Najwyższe wskaźniki odnotowuje się w Afryce (około 37% wśród kobiet i 29% wśród mężczyzn w wieku 15-49 lat), a następnie w obu Amerykach. W Regionie Europejskim WHO wskaźniki są znacznie niższe. Wirus HHV-2 przenosi się niemal wyłącznie drogą kontaktów seksualnych, a czynniki ryzyka obejmują płeć żeńską (anatomia dróg rodnych ułatwia zakażenie), większą liczbę partnerów seksualnych oraz współwystępowanie innych zakażeń przenoszonych drogą płciową. Dane WHO jednoznacznie pokazują, że pomimo postępu medycyny, wirusy opryszczki pozostają ogromnym i wciąż niedostatecznie kontrolowanym wyzwaniem dla zdrowia publicznego na całym świecie.
Jak dochodzi do zakażenia HSV?
Bezpośrednią przyczyną zakażenia wirusem opryszczki jest pierwszy kontakt z wirusem HSV-1 lub HSV-2, który prowadzi do infekcji pierwotnej. Po przebytym zakażeniu pierwotnym, wirus przemieszcza się wzdłuż nerwów czuciowych do zwojów nerwowych, gdzie przechodzi w stan uśpienia (latencji). Przyczyną nawrotów opryszczki jest reaktywacja tego utajonego wirusa, do której dochodzi pod wpływem różnych czynników osłabiających lokalną lub ogólną odporność organizmu. Należą do nich m.in.:
- Stres i przemęczenie
- Infekcje gorączkowe (np. przeziębienie)
- Intensywna ekspozycja na słońce lub wiatr
- Miesiączka
- Urazy mechaniczne w okolicy warg
- Chwilowy spadek odporności
Zakażenie następuje w wyniku bezpośredniego kontaktu z wydzieliną zawierającą wirusa, obecną w pęcherzykach lub świeżych nadżerkach osoby chorej. Głównymi drogami przenoszenia są:
- Kontakt z błoną śluzową lub uszkodzoną skórą: Najczęściej poprzez pocałunki (dla HSV-1) lub kontakty seksualne (dla HSV-2).
- Kontakt pośredni: Używanie wspólnych przedmiotów, które miały styczność z wydzieliną z pęcherzyków, takich jak sztućce, szklanki, ręczniki, szminka lub maszynki do golenia.
- Samozakażenie (autoinokulacja): Przeniesienie wirusa przez dotyk z aktywnej zmiany na inne miejsca na ciele, np. z warg do oka, co jest szczególnie niebezpieczne.
Warto podkreślić, że osoba zakażona może wydzielać wirusa i zarażać innych nawet w okresie bezobjawowym, choć największe ryzyko transmisji występuje w fazie aktywnej, gdy widoczne są pęcherzyki.
Objawy i wygląd opryszczki
Opryszczka wargowa
Objawy opryszczki można podzielić na dwie fazy: pierwotnego zakażenia i nawrotu. Pierwsze zakażenie często przebiega bezobjawowo, ale gdy symptomy się pojawią, mogą być bardziej nasilone i towarzyszy im złe samopoczucie, gorączka i powiększenie węzłów chłonnych. W przypadku nawrotowej opryszczki wargowej objawy rozwijają się w charakterystycznym, kilkuetapowym cyklu:
- Faza zwiastunów (prodromalna): Jest to moment, w którym można najskuteczniej zahamować rozwój zmian. Chory odczuwa mrowienie, swędzenie, pieczenie, kłucie lub napięcie skóry w miejscu, gdzie za kilka-kilkanaście godzin pojawią się wykwity.
- Faza pęcherzyków: Na zaczerwienionej i obrzękniętej skórze powstają skupiska drobnych, wypełnionych przeźroczystym lub mętnym płynem surowiczym pęcherzyków. Płyn ten zawiera miliony cząstek wirusa.
- Faza nadżerek i owrzodzeń: Pęcherzyki pękają, tworząc płytkie, bolesne i sączące się ranki.
- Faza strupków: Ranki zasychają, tworząc żółtobrunatne strupki. Ich zdrapywanie opóźnia gojenie i grozi nadkażeniem bakteryjnym oraz powstaniem blizny.
- Faza gojenia: Strupki odpadają, odsłaniając zdrowy naskórek. Cały proces trwa zwykle od 7 do 14 dni.
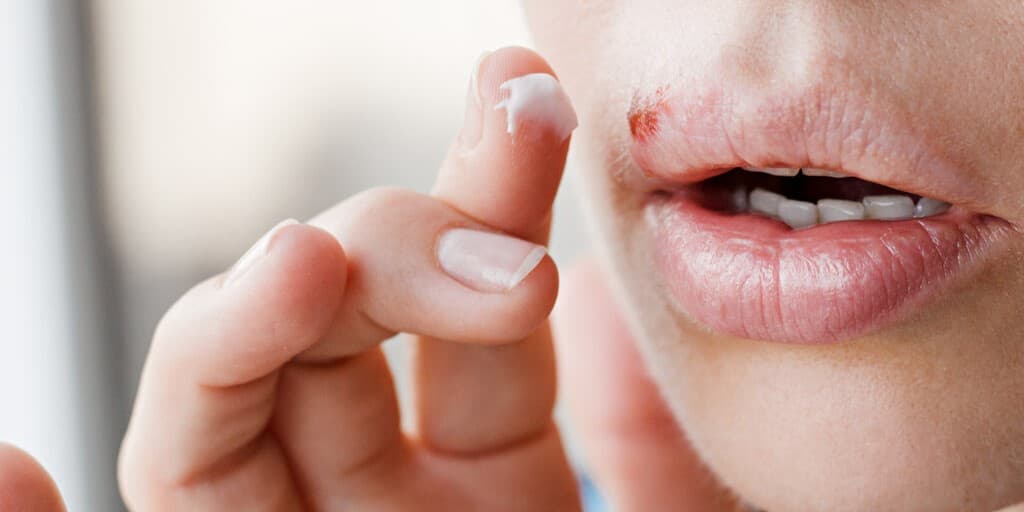
Jak wygląda opryszczka wargowa?
W swojej najbardziej typowej formie, czyli jako opryszczka wargowa, przybiera postać wspomnianego skupiska drobnych pęcherzyków na zaczerwienionym podłożu, zlokalizowanego najczęściej na granicy czerwieni wargowej i skóry. Może jednak wystąpić również na skrzydłach nosa, policzkach, w jamie nosowej, a w przypadku przeniesienia wirusa – w okolicy oczu (niebezpieczne zapalenie rogówki) lub na palcach (tzw. zanokcica opryszczkowa). Wygląd zmian w innych lokalizacjach jest podobny – zawsze są to zgrupowane pęcherzyki, które przechodzą te same etapy rozwoju.
Opryszczka płciowa
Opryszczka płciowa przechodzi przez te same etapy rozwojowe:
- Faza zwiastunów: Zanim zmiany staną się widoczne, chory może odczuwać w okolicy narządów płciowych objawy prodromalne, takie jak:
- Ogólne złe samopoczucie, gorączka (szczególnie przy pierwszym zakażeniu).
- Świąd, mrowienie, pieczenie lub kłucie.
- Ból kończyn dolnych, pośladków lub okolicy krzyżowej.
- Powiększenie i bolesność węzłów chłonnych w pachwinach.
- Faza pęcherzyków: W ciągu kilku do kilkunastu godzin od fazy zwiastunów na skórze lub błonach śluzowych pojawia się charakterystyczny wykwit. Są to drobne, zgrupowane pęcherzyki, wypełnione początkowo przeźroczystym, a następnie mętnym płynem. Podłoże zmian jest zaczerwienione i obrzęknięte. U mężczyzn zmiany najczęściej lokalizują się na prąciu (zwłaszcza na napletku i żołędzi), a u kobiet na wargach sromowych, w pochwie, na szyjce macicy oraz w okolicy krocza i odbytu.
- Faza owrzodzeń: Jest to najbardziej bolesna faza. Pęcherzyki pękają, tworząc płytkie, bolesne nadżerki i owrzodzenia (małe, okrągłe ranki). Mogą one sączyć płyn. W tej fazie chory jest wyjątkowo zakaźny.
- Faza gojenia (strupkowania): Owrzodzenia stopniowo zasychają i pokrywają się strupkami. Gojenie się bez blizn trwa zwykle od 1 do 2 tygodni dla jednego epizodu, a przy pierwszym zakażeniu może być dłuższe.
U części pacjentów opryszczka narządów płciowych może objawiać się jedynie niewielkimi pęknięciami skóry, zaczerwienieniem lub pojedynczym, bolesnym pęcherzykiem, co utrudnia postawienie rozpoznania. Pierwszy epizod choroby jest zwykle najcięższy – zmiany są bardziej rozległe, a objawy ogólne (gorączka, ból głowy) wyraźniejsze. Nawroty są często łagodniejsze i krótsze.
Ze względu na podobieństwo do innych schorzeń (np. zakażeń grzybiczych, kiły) oraz poważne konsekwencje (zwłaszcza dla noworodków), każda niepokojąca zmiana w okolicy narządów płciowych powinna być skonsultowana z lekarzem w celu uzyskania prawidłowej diagnozy.
Dla kogo opryszczka stanowi prawdziwe niebezpieczeństwo?
Dla większości zdrowych osób opryszczka jest problemem głównie estetycznym i bolesnym, ale niegroźnym. Istnieją jednak grupy, dla których zakażenie HSV może stanowić poważne zagrożenie dla zdrowia, a nawet życia:
- Noworodki: Zakażenie u noworodka (opryszczka noworodkowa) jest niezwykle groźne. Dochodzi do niego najczęściej podczas porodu, gdy matka ma aktywną opryszczkę narządów płciowych. Może prowadzić do rozsianego zakażenia narządów wewnętrznych, uszkodzenia ośrodkowego układu nerwowego i śmierci.
- Osoby z głęboko obniżoną odpornością: Dotyczy to pacjentów po przeszczepach narządów, w trakcie chemioterapii, z zaawansowanym AIDS lub leczonych immunosupresyjnie. U nich wirus może spowodować rozległe, trudno gojące się zmiany skórne, zapalenie mózgu, przełyku lub płuc.
- Pacjenci z atopowym zapaleniem skóry (AZS): U tych osób wirus może spowodować rozległe, ciężkie zakażenie skóry, znane jako wyprysk opryszczkowaty (eczema herpeticum).
- Osoby z zakażeniem oka: Przeniesienie wirusa do oka (zapalenie rogówki) może prowadzić do owrzodzeń, blizn i trwałego upośledzenia wzroku.
Leczenie wirusa opryszczki
Leczenie opryszczki ma na celu kontrolę aktywności wirusa, a nie jego całkowitą eliminację z organizmu.
Ponieważ wirus Herpes Simplex pozostaje w stanie uśpienia w zwojach nerwowych, żadna dostępna obecnie terapia nie jest w stanie go stamtąd usunąć. Cele leczenia opryszczki są zatem bardzo praktyczne i obejmują:
- Skrócenie czasu trwania pojedynczego epizodu choroby.
- Złagodzenie uciążliwych objawów, takich jak ból, świąd i dyskomfort.
- Przyspieszenie gojenia się zmian skórnych.
- Zmniejszenie ryzyka transmisji wirusa na innych.
- Zapobieganie lub zmniejszanie częstotliwości nawrotów.
Podstawę leczenia stanowią leki przeciwwirusowe, które hamują replikację (namnażanie) wirusa. Są one dostępne w różnych formach, w zależności od potrzeb i ciężkości infekcji:
- Leczenie miejscowe (kremy, maści):
- Zastosowanie: Głównie w przypadku łagodnej, nawracającej opryszczki wargowej.
- Skuteczność: Najskuteczniejsze są przy aplikacji w fazie zwiastunów (gdy tylko pojawi się mrowienie lub swędzenie). Rozpoczęcie leczenia w momencie pojawienia się pęcherzyków ma już znacznie mniejszą efektywność.
- Przykłady: Kremy zawierające acyklowir lub pencyklowir.
- Leczenie ogólnoustrojowe (tabletki):
- Zastosowanie: Jest to znacznie bardziej skuteczna forma leczenia. Stosuje się ją w przypadku:
- Ciężkich pierwszych zakażeń.
- Częstych lub ciężkich nawrotów opryszczki wargowej lub narządów płciowych.Opryszczki u osób z obniżoną odpornością.
- Profilaktyki przed zabiegami medycznymi lub w celu zmniejszenia ryzyka zakażenia partnera seksualnego.
- Przykłady: Acyklowir, walacyklowir, famcyklowir. Leki te są na receptę, a schemat dawkowania ustala lekarz.
- Leczenie wspomagające i objawowe:
- Zimne okłady: Mogą przynieść chwilową ulgę w bólu i zmniejszyć obrzęk.
- Leki przeciwbólowe: Paracetamol lub ibuprofen mogą pomóc w złagodzeniu bólu i gorączki, szczególnie przy pierwszym zakażeniu.
- Zasuszanie zmian: Stosowanie łagodnych środków odkażających (np. z oktenidyną) może zapobiegać nadkażeniu bakteryjnemu zmian.
W ciężkich przypadkach, takich jak zakażenia rozsiane lub opryszczkowe zapalenie mózgu, leki przeciwwirusowe podaje się dożylnie w warunkach szpitalnych. Strategia leczenia zależy od postaci choroby. W przypadku nawracającej opryszczki wargowej często wystarcza leczenie doraźne, rozpoczynane przy pierwszych objawach. Dla osób z częstymi, uciążliwymi nawrotami (np. ponad 6 rocznie) lub w celu ochrony partnera, lekarz może zalecić leczenie supresyjne (przewlekłe), polegające na codziennym przyjmowaniu leku przeciwwirusowego przez kilka lub nawet kilkanaście miesięcy, co znacząco redukuje liczbę nawrotów i ryzyko zarażania.
Jak bada się opryszczkę?
Chociaż w typowych przypadkach lekarz rozpoznaje opryszczkę na podstawie charakterystycznego wyglądu zmian, w sytuacjach wątpliwych, nietypowych lub przy poważnych powikłaniach niezbędne jest potwierdzenie laboratoryjne. Do badań tych pobiera się wymaz ze zmienionej chorobowo skóry lub błony śluzowej (z dna pęcherzyka lub nadżerki), a czasami krew lub płyn mózgowo-rdzeniowy.
- Badanie molekularne (PCR – reakcja łańcuchowa polimerazy): To obecnie „złoty standard” w diagnostyce opryszczki. Metoda ta jest niezwykle czuła i specyficzna. Jej celem jest wykrycie nawet śladowych ilości materiału genetycznego (DNA) wirusa w pobranej próbce. PCR jest niezastąpione w diagnostyce zakażeń ośrodkowego układu nerwowego (np. opryszczkowego zapalenia mózgu), u noworodków oraz u pacjentów z obniżoną odpornością. Wynik dodatni jednoznacznie potwierdza aktywną infekcję.
- Badania serologiczne (z krwi): Te testy nie wykrywają samego wirusa, ale przeciwciała (immunoglobuliny), które układ odpornościowy wytwarza w odpowiedzi na zakażenie. Oznacza się głównie dwie klasy przeciwciał:
- IgG: Pojawiają się później i utrzymują się przez całe życie, świadcząc o przebytym kontakcie z wirusem. Nowoczesne testy serologiczne (np. testy immunoenzymatyczne) potrafią bardzo precyzyjnie różnicować przeciwciała przeciwko HSV-1 i HSV-2, co ma kluczowe znaczenie w diagnostyce opryszczki narządów płciowych i poradnictwie dla par.
- IgM: Pojawiają się w pierwszej fazie zakażenia, ale ich interpretacja bywa trudna, ponieważ mogą się również pojawić podczas reaktywacji.
Zapobieganie opryszczce: jak przerwać łańcuch zakażeń
Profilaktyka opryszczki obejmuje zarówno zapobieganie zakażeniom pierwotnym, jak i ograniczanie ryzyka nawrotów u osób już zakażonych. Kluczowe znaczenie ma tutaj zrozumienie dróg transmisji wirusa. Podstawową zasadą jest unikanie bezpośredniego kontaktu ze zmianami chorobowymi (pęcherzykami, nadżerkami) u innych osób. W praktyce oznacza to powstrzymanie się od pocałunków i kontaktów intymnych w okresie aktywnych objawów. Niezwykle ważna jest także higiena – nie wolno dzielić się przedmiotami, które mają kontakt ze śliną lub wydzieliną z pęcherzyków, takimi jak sztućce, szklanki, ręczniki, balsamy do ust czy maszynki do golenia. Osoby z aktywną opryszczką powinny także bezwzględnie przestrzegać zasady niedotykania zmian, a jeśli już to nastąpi, natychmiast umyć ręce, aby uniknąć samozakażenia i przeniesienia wirusa w inne miejsca, np. do oczu. Dla osób z nawracającą opryszczką wargową skuteczną strategią profilaktyczną jest stosowanie pomadek lub kremów z wysokim filtrem UV na okolice ust przez cały rok, ponieważ promieniowanie słoneczne jest jednym z głównych czynników wyzwalających nawroty. Utrzymywanie dobrej ogólnej kondycji organizmu poprzez zdrową dietę, odpowiednią ilość snu i zarządzanie stresem pomaga wzmocnić układ odpornościowy, który skuteczniej utrzymuje wirusa w stanie uśpienia. W przypadku opryszczki narządów płciowych, najskuteczniejszą metodą prewencji, oprócz powstrzymywania się od kontaktów w czasie objawów, jest stałe używanie prezerwatyw, które jednak nie chronią w 100%, ponieważ wirus może znajdować się na skórze okolic nieosłoniętych przez lateks. Dla par, w których jeden z partnerów jest zakażony HSV, lekarz może zalecić długotrwałe leczenie supresyjne osobie zakażonej, co znacząco redukuje ryzyko transmisji wirusa na partnera.
Wirus opryszczki, dzięki zdolności do utrzymywania się w stanie utajenia, stanowi przykład wyjątkowego przystosowania ewolucyjnego. Jego powszechność nie powinna jednak prowadzić do bagatelizowania problemu. Wiedza na temat dróg zakażenia, objawów zwiastunowych i metod profilaktyki pozwala na skuteczną kontrolę nad tym „nieproszonym gościem”. Należy pamiętać, że dla niektórych grup, zwłaszcza noworodków i osób z niedoborami odporności, wirus ten stanowi realne i poważne zagrożenie. Dlatego odpowiedzialne postępowanie w okresie aktywnych objawów – polegające na zachowaniu szczególnej higieny i unikaniu kontaktu z osobami wrażliwymi – jest nie tylko przejawem troski o własny komfort, ale także obowiązkiem wobec innych.
Pytania i odpowiedzi
1. Czy możliwe jest nosicielstwo wirusa opryszczki bez jakichkolwiek objawów przez całe życie?
Tak, jest to nie tylko możliwe, ale nawet bardzo powszechne. Szacuje się, że nawet 70-80% osób zakażonych wirusem HSV-1 i około 80-90% zakażonych HSV-2 nigdy nie doświadcza wyraźnych objawów choroby lub ma je tak łagodne, że pozostają niezauważone. Wirus po pierwotnym, często bezobjawowym zakażeniu, przechodzi w stan utajenia w zwojach nerwowych i może w takim stanie przetrwać przez całe życie nosiciela, nie wywołując żadnych dolegliwości. Osoby te są jednak nosicielami i mogą okresowo wydzielać wirusa, potencjalnie zarażając innych.
2. Jakie nietypowe lokalizacje może przyjmować opryszczka poza ustami i narządami płciowymi?
Opryszczka może pojawić się w każdej lokalizacji na ciele, do której wirus zostanie przeniesiony. Do najczęstszych nietypowych lokalizacji należą:
- Opryszczkowe zapalenie palców (zanokcica opryszczkowa): Bolesne pęcherzyki na palcach, najczęściej u personelu medycznego lub dzieci z opryszczką wargową, które ssą kciuki.
- Opryszczka oka (zapalenie rogówki): Niebezpieczna lokalizacja, objawiająca się bólem oka, światłowstrętem, uczuciem ciała obcego i zaburzeniami widzenia. Może prowadzić do trwałego uszkodzenia wzroku.
- Wygląd opryszczki na tułowiu lub kończynach: Może przypominać półpasiec. Często występuje u sportowców uprawiających sporty kontaktowe (tzw. „opryszczka zapaśników”).
- Opryszczka na pośladkach: Częsta lokalizacja, często mylona z innymi schorzeniami skóry.
- Opryszczkowe zapalenie mózgu: Najpoważniejsze powikłanie, gdy wirus zaatakuje ośrodkowy układ nerwowy.
3. Czy częste nawroty opryszczki mogą być pierwszym sygnałem osłabionej odporności?
Tak, mogą. Chociaż u wielu zdrowych osób nawroty wywołują typowe czynniki jak stres czy przeziębienie, to nagłe znaczne pogorszenie lub wyjątkowo ciężki przebieg opryszczki powinien skłonić do konsultacji z lekarzem. Może to być jeden z pierwszych sygnałów wskazujących na:
- Przemęczenie i przewlekły stres.
- Niewykrytą dotąd chorobę ogólnoustrojową.
- Niedobory odporności (np. nabyte lub wrodzone niedobory immunologiczne).
Lekarz może zlecić podstawowe badania krwi, aby ocenić ogólną kondycję organizmu i stan układu immunologicznego.
4. Jak odróżnić opryszczkę od innych zmian skórnych np. alergii czy aft?
| Cecha | Opryszczka (HSV) | Afty | Reakcja alergiczna |
| Wygląd | Zgrupowane, drobne pęcherzyki wypełnione płynem, które pękają, tworząc nadżerki. | Pojedyncze lub liczne, okrągłe owrzodzenia z żółtawym nalotem i czerwonym rąbkiem. Nie ma fazy pęcherzykowej. | Rumień, bąble pokrzywkowe, swędzące grudki, sączenie. |
| Lokalizacja | Głównie na zewnętrznej granicy warg i skórze. Rzadziej na dziąsłach i podniebieniu twardym. | Wyłącznie na błonie śluzowej jamy ustnej (policzki, język, wargi od wewnątrz). | Może być dowolna, często rozlana. |
| Objawy | Silne mrowienie/pieczenie przed wystąpieniem zmian. Bolesność zmian. | Bez objawów zwiastunowych. Bezpośredni, dotkliwy ból przy dotyku i jedzeniu. | Uporczywy świąd jest dominującym objawem. |
| Czynnik wywołujący | Wirus. Często poprzedzone infekcją, stresem, słońcem. | Nieznana etiologia, czynniki autoimmunologiczne. | Kontakt z alergenem (pokarm, kosmetyk, metal). |
W przypadku wątpliwości zawsze należy skonsultować się z lekarzem, który może zlecić odpowiednie badania na opryszczkę (np. PCR) w celu ostatecznego potwierdzenia rozpoznania.
Mgr Kinga Dworak
Bibliografia
Medical Microbiology (Patrick R. Murray, Ken S. Rosenthal, Michael A. Pfaller).