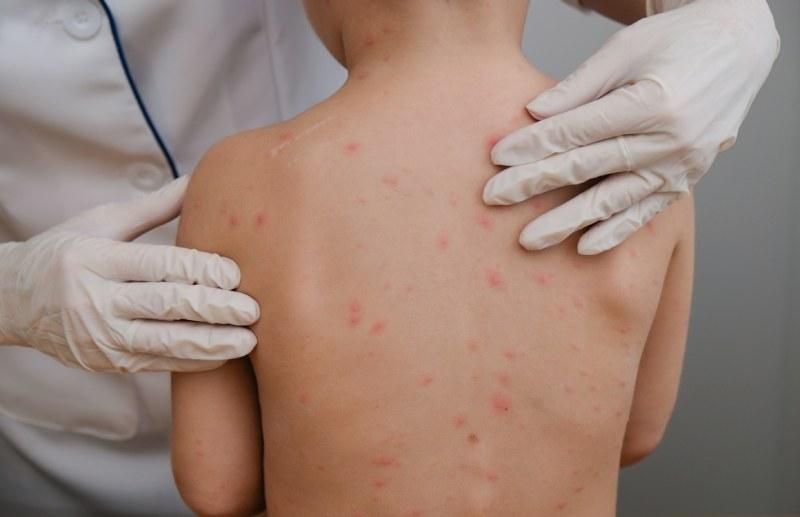
Bostonka u dzieci - objawy oraz przebieg choroby
Bostonka, choroba bostońska i grypa bostońska to potoczne nazwy wirusowej choroby wieku dziecięcego. Wywołuje ona zespół objawów klinicznych w terminologii medycznej określonych mianem choroby dłoni, stóp i jamy ustnej. Dowiedz się jak objawia się bostonka u dzieci i jak postępować w przypadku jej rozpoznania?

Bostonka u dzieci – czym jest?
Tajemnicza nazwa potoczna choroby – bostonka, może być myląca i nie występuje w profesjonalnym piśmiennictwie medycznym. Zazwyczaj terminem bostonka określane jest enterowirusowe pęcherzykowe zapalenie jamy ustnej z wypryskiem, określane mianem choroby dłoni, stóp i jamy ustnej (HFMD/HFMS – ang. Hand, Foot and Mouth Disease/Syndrome). Bostonka – swoją potoczną nazwę zawdzięcza miastu, w którym po raz pierwszy zaobserwowano i opisano epidemię wirusa.
Bostonka, czyli choroba dłoni, stóp i jamy ustnej jest powszechną chorobą zakaźną wieku dziecięcego, wywoływaną przez należące do rodzaju enterowirusów szczepy wirusa Coxsackie np. CVA16, CVA6, błędnie nazywane „wirusem bostońskim”. „Wirus bostoński” atakuje przede wszystkim dzieci poniżej 10 roku życia. Wirus łatwo przenosi się na potencjalną ofiarę przez bezpośredni kontakt ze śliną, z wydzielinami dróg oddechowych lub z kałem osoby chorej. Zaraźliwość jest szczególnie wysoka wśród dzieci przebywających w dużych grupach np. w żłobkach i przedszkolach. Najskuteczniejszym sposobem zapobiegania zakażeniu jest przestrzeganie zasad higieny, częste mycie rąk i dezynfekowanie powierzchni. Ze względu na sposób transmisji (przenoszenia się), bostonka zaliczana jest do tzw. chorób brudnych rąk. Bostonka ma zwykle łagodny, samoograniczający się przebieg i rzadko dochodzi do powikłań. Niestety nie opracowano szczepienia zapobiegającego szerzeniu się bostonki, a ponieważ enterowirusy to bardzo zróżnicowana rodzina patogenów, możliwe jest ponowne zarażenie i wystąpienie objawów choroby, choć zwykle pierwsze zakażenie ma najcięższy przebieg. Szczyt zachorowań przypada w naszej strefie klimatycznej na późne lato i jesień.
📌 Sprawdź e-Pakiet dla dzieci.
Objawy bostonki u dzieci
Bostonka u dziecka wiąże się z występowaniem takich objawów, jak:
- gorączka,
- ból gardła,
- utrata apetytu,
- złe samopoczucie,
- ból głowy,
- ból stawów,
- grudkowa lub grudkowo – pęcherzykowa, mogącą powodować świąd wysypka, na powierzchni rąk i podeszwowej powierzchni stóp,
- bolesne owrzodzenia błony śluzowej jamy ustnej.

Rzadziej występują:
- wysypka na pośladkach, okolicach narządów płciowych,
- łagodne objawy ze strony układu pokarmowego: nudności, wymioty, biegunka,
- linie Beau – poprzeczne linie na płytce paznokcia,
- onychomadeza – złuszczanie płytki paznokcia,
- wybroczyny – drobne plamki na skórze z wynaczynionej krwi.
Bostonka u dzieci – ile trwa?
Objawy bostonki u dzieci ustępują zwykle w przeciągu 7-10 dni. Czasami zarażenie przebiega bezobjawowo lub skąpo-objawowo. Przebieg można podzielić na fazy:
- faza latentna (utajona)/okres wylęgania – trwa 3-5 dni od zarażenia, brak objawów;
- faza prodromalna (wczesna) – trwa 2-3 dni, występują nieswoiste objawy związane przede wszystkim z reakcją układu odpornościowego na wtargnięcie wirusa sugerujące początek infekcji; gorączka, dreszcze, bóle głowy i bóle kostno-stawowe, ból gardła;
- faza właściwa/ faza wysypkowa – trwa 7-10 dni, objawy wynikają głównie z efektu cytopatycznego wirusa (zmian degeneracyjnych w komórkach, w których namnaża się wirus), pojawia się charakterystyczna wysypka na powierzchni rąk i stóp oraz nadżerkowe zmiany w jamie ustnej, może rozwinąć się herpangina – wirusowe zapalenie gardła, przełykanie jest utrudnione i bolesne, u dzieci charakterystyczna jest niechęć do jedzenia;
- faza zdrowienia – trwa do kilku tygodni, naskórek z miejsc w których wystąpiła wysypka złuszcza się, zmiany w jamie ustnej stopniowo się goją.
Bostonka – czy jest zaraźliwa dla dorosłych?
Bostonka dotyczy najczęściej małych dzieci i przebiega łagodnie, jednak „wirusem bostońskim” zarazić się można niezależnie od wieku. Najbardziej narażone na zachorowanie na bostonkę są osoby o upośledzonej odporności np. przyjmujące leki immunosupresyjne lub będące w trakcie chemioterapii. Zachorowania immunokompetentnych osób dorosłych (osób bez defektów układu odpornościowego) zdarzają się stosunkowo rzadko, jednak ich objawy mogą być bardziej dotkliwe. Opisywane są także rodzinne zachorowania na bostonkę, gdzie objawy dotknęły jednocześnie kilku domowników. Choroba może być niebezpieczna dla kobiet w ciąży, ze względu na ryzyko poronienia.
„Wirus bostoński” jest obecny w kale osoby zarażonej przez kilka tygodni niezależnie od występowania objawów choroby, dlatego w celu uniknięcia zakażenia szczególnie ważne jest przestrzeganie zasad higieny i unikanie bezpośredniego kontaktu z chorymi. Chore na bostonkę dzieci powinny być izolowane od innych do momentu ustąpienia wysypki.
Bostonka – jakie leczenie u dzieci?
Nie opracowano leczenia przyczynowego bostonki. Zwykle objawy ustępują samoistnie po kilku dniach. Stosowanie antybiotyków nie jest zasadne, ponieważ choroba ma podłoże wirusowe. Noworodki chorują rzadko, a podejrzenie zakażenia zawsze wymaga konsultacji medycznej i niekiedy hospitalizacji. W przypadku starszych dzieci i dorosłych konsultacja lekarska u pediatry, internisty lub dermatologa jest wskazana w celu różnicowania bostonki z innymi jednostkami chorobowymi m.in. z ospą wietrzną i opryszczką. Leczenie objawowe obejmuje leki przeciwbólowe i przeciwgorączkowe.
Ważne jest zwracanie szczególnej uwagi na prawidłowe nawodnienie organizmu szczególnie, że w bostonce gorączce towarzyszą bolesne zmiany w jamie ustnej i niechęć do przełykania. Zalecany jest oszczędzający tryb życia i lekkostrawne posiłki o miękkiej konsystencji. Warto unikać gorącego i mocno przyprawionego jedzenia oraz kwaśnych soków owocowych, które podrażniają uszkodzoną śluzówkę jamy ustnej. Istotna jest pielęgnacja skóry i zapobieganie nadkażeniom bakteryjnym pękniętych pęcherzyków przez stosowanie preparatów odkażających zawierających np. oktenidynę.
Bostonka – kiedy niezbędna wizyta u lekarza?
Jeżeli przebieg choroby w jakikolwiek sposób niepokoi, przewleka się oraz objawy się nasilają, dziecko lub osoba dorosła powinna zostać skonsultowana przez lekarza. Wizyta jest konieczna, szczególnie wtedy, gdy:
- objawy utrzymują się ponad 10 dni,
- gorączka jest wysoka i nie reaguje na leki,
- zagraża odwodnienie,
- choroba dotyczy kobiety w ciąży lub noworodka,
- wystąpiły duszności lub bólu w klatce piersiowej,
- do objawów dołączają nasilająca się apatia i senność, zaburzenia świadomości, drgawki lub sztywność karku.
Choroba bostońska u dzieci – powikłania
Ciężkie powikłania są bardzo rzadkie i obejmują zapalenie opon rózgowo-rdzeniowych oraz zapalenie mięśnia sercowego. Najczęściej zdarzającym się powikłaniem jest nadkażenie bakteryjne zmian na skórze lub błonach śluzowych. Do powikłań bostonki zalicza się także onychomadezę, czyli oddzielenie się paznokcia od macierzy i jego złuszczenie.
Autor: dr n.med. Justyna Chlebowska-Tuz
Bibliografia
- Hand Foot And Mouth Disease. Guerra AM, Orille E, Waseem M. 2022 Oct 9. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2022 Jan–. PMID: 28613736
- Temperature and humidity affect the incidence of hand, foot, and mouth disease: a systematic review of the literature – a report from the International Society of Dermatology Climate Change Committee. Coates SJ, Davis MDP, Andersen LK. Int J Dermatol. 2019 Apr;58(4):388-399. doi: 10.1111/ijd.14188. Epub 2018 Sep 5. PMID: 30187452.
- Hand-foot-and-mouth disease caused by coxsackievirus A6 on the rise. Kimmis BD, Downing C, Tyring S. Cutis. 2018 Nov;102(5):353-356. PMID: 30566537.
- Coxsackievirus A6 and Hand, Foot and Mouth Disease: Three Case Reports of Familial Child-to-Immunocompetent Adult Transmission and a Literature Review. Kaminska K, Martinetti G, Lucchini R, Kaya G, Mainetti C. Case Rep Dermatol. 2013 Aug 7;5(2):203-9. doi: 10.1159/000354533. PMID: 24019771; PMCID: PMC3764954.
- https://www.forumwiedzy.pl
- https://www.nhs.uk/