Czym jest anizokoria? Przyczyny, objawy i metody leczenia
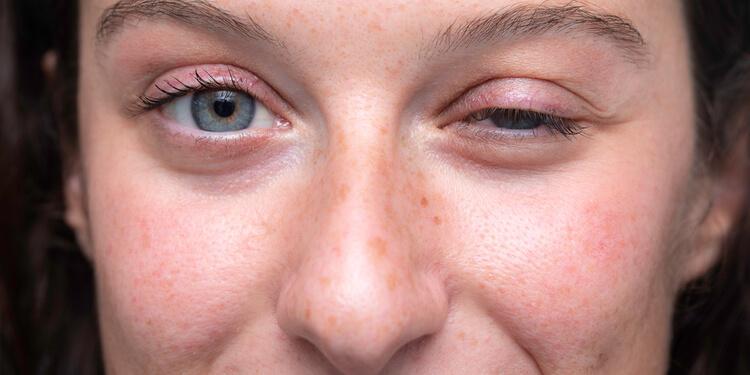
Anizokoria to stan, w którym źrenice oczu mają różną wielkość. Może występować fizjologicznie u części osób lub być objawem poważnych chorób oczu, układu nerwowego, a czasami też układu krążenia. Właściwe rozpoznanie przyczyny różnic w wielkości źrenic jest istotne dla skutecznego leczenia i zapobiegania powikłaniom.
Czym jest anizokoria?
Anizokoria to różnica w średnicy źrenic w spoczynku lub w reakcji na światło. U większości osób fizjologiczna anizokoria wynosi do 0,4 mm i nie wymaga leczenia ani dalszej diagnostyki. Jeśli różnica przekracza 1 mm lub towarzyszą jej inne objawy, takie jak zaburzenia widzenia, ból oka, zawroty głowy czy opadanie powieki, może to świadczyć o chorobach okulistycznych, neurologicznych lub ogólnoustrojowych.
Źrenice kontrolowane są przez układ autonomiczny, w tym współczulny i przywspółczulny, a ich wielkość zmienia się w odpowiedzi na światło, emocje, wysiłek fizyczny i niektóre leki. Zaburzenia równowagi między tymi układami mogą prowadzić do anizokorii.
Jakie mogą być przyczyny anizokorii?
Anizokoria może mieć podłoże fizjologiczne, okulistyczne lub neurologiczne.
1. Anizokoria fizjologiczna
Anizokoria fizjologiczna występuje u około 20–30% populacji i ma całkowicie łagodny charakter. Różnica w średnicy źrenic u osób z tym stanem zwykle nie przekracza 0,4 mm. Nie towarzyszą jej żadne dodatkowe objawy, w związku z czym nie wymaga leczenia ani specjalnej obserwacji medycznej.
2. Przyczyny okulistyczne
Jedną z przyczyn anizokorii mogą być urazy oka, np. uszkodzenie tęczówki lub źrenicy, które prowadzą do zaburzeń jej kształtu i reakcji na światło. Innym schorzeniem okulistycznym jest zapalenie tęczówki, w którego przebiegu źrenica może przybierać nieregularny kształt i reagować wolniej na światło. Zdarza się, że w ostrej postaci jaskry jednostronna anizokoria pojawia się wraz z bólem oka i zaburzeniami widzenia. Ponadto stosowanie niektórych leków okulistycznych, np. kropli rozszerzających źrenicę zawierających atropinę, może prowadzić do czasowej jednostronnej anizokorii.
3. Przyczyny neurologiczne
- Zespół Hornera – uszkodzenie włókien współczulnych powoduje zwężenie źrenicy, opadanie powieki i brak potu po uszkodzonej stronie twarzy.
- Udar mózgu lub krwotok podpajęczynówkowy – może prowadzić do rozszerzenia źrenicy po stronie zmiany.
- Guzy mózgu lub ucisk na nerw III (okoruchowy) – jednostronna rozszerzona źrenica, ból głowy, opadanie powieki.
- Migrena i stany padaczkowe – czasami pojawia się przemijająca anizokoria jako objaw towarzyszący.
4. Przyczyny ogólnoustrojowe
Anizokoria może mieć także podłoże ogólnoustrojowe, wynikające z zaburzeń metabolicznych lub toksycznych. Do najczęstszych przyczyn należy hipoglikemia, czyli zbyt niski poziom glukozy we krwi, oraz hipoksja, czyli niedotlenienie organizmu, które może wystąpić w przebiegu chorób płuc, układu krążenia lub w stanach nagłych, takich jak zatrzymanie krążenia. Oba te stany wpływają na funkcjonowanie układu nerwowego i mogą powodować zmiany w wielkości źrenic, zarówno jednostronne, jak i obustronne.
Równie istotnym czynnikiem są zatrucia lekami lub substancjami toksycznymi, które mogą prowadzić do zaburzeń równowagi układu autonomicznego. Przykładem są opioidy, które często powodują zwężenie źrenic. W takich przypadkach źrenice reagują wolniej na światło lub przybierają nieregularny kształt, co wymaga szybkiej oceny stanu pacjenta i odpowiedniej interwencji.
Objawy towarzyszące
Anizokoria może być izolowana (bezobjawowa) lub towarzyszyć innym symptomom, w zależności od przyczyny takim jak:
- ból oka lub głowy, uczucie ucisku w oku;
- zaburzenia widzenia – rozmycie obrazu, podwójne widzenie;
- opadanie powieki (ptoza);
- zawroty głowy, nudności;
- brak potu po stronie zwężonej źrenicy (zespół Hornera).
Obecność tych symptomów zwiększa pilność konsultacji medycznej.
W jaki sposób diagnozuje się anizokorię?
Diagnostyka anizokorii powinna być szybka i kompleksowa, szczególnie jeśli pojawiają się objawy towarzyszące.
Wywiad medyczny
Lekarz pyta o:
- moment pojawienia się i czas trwania anizokorii;
- występowanie towarzyszących: bólu, zaburzeń widzenia, zawrotów głowy;
- historię urazów oka lub głowy;
- stosowane leki i krople okulistyczne;
- choroby ogólnoustrojowe i neurologiczne.
Badanie okulistyczne
Podstawowym elementem badania okulistycznego w przypadku anizokorii jest ocena źrenic zarówno w spoczynku, jak i w reakcji na światło, co pozwala określić ich wielkość, symetrię oraz prawidłową reaktywność. Kolejnym krokiem jest badanie dna oka i tęczówki, które umożliwia wykluczenie ewentualnych uszkodzeń strukturalnych oka. W sytuacjach, gdy istnieje podejrzenie jaskry, lekarz dokonuje również pomiaru ciśnienia wewnątrzgałkowego, aby ocenić ryzyko uszkodzenia nerwu wzrokowego i dobranie odpowiedniego leczenia.
Badania neurologiczne
W diagnostyce neurologicznej anizokorii szczególną uwagę przykłada się do oceny funkcji nerwów czaszkowych, które kontrolują ruchy gałek ocznych i reakcję źrenic. Lekarz bada również odruchy źreniczne, aby sprawdzić prawidłową reakcję źrenic na światło i akomodację. Ważnym elementem jest także ocena ruchomości gałek ocznych, co pozwala wykryć ewentualne zaburzenia związane z uszkodzeniem nerwu okoruchowego lub innych struktur nerwowych.
Badania dodatkowe
W przypadku podejrzenia poważnych przyczyn anizokorii, takich jak guz mózgu, ucisk nerwu okoruchowego lub udar, wykonuje się obrazowanie głowy i oczodołu za pomocą tomografii komputerowej (CT) lub rezonansu magnetycznego (MRI), co pozwala precyzyjnie ocenić struktury mózgu i oczodołu oraz wykryć ewentualne zmiany. W diagnostyce zespołu Hornera stosuje się również testy farmakologiczne, na przykład krople zawierające fenylefrynę, które pozwalają potwierdzić uszkodzenie włókien współczulnych. Dodatkowo, w przypadku podejrzenia zaburzeń metabolicznych, zatrucia lekami lub ogólnoustrojowych przyczyn anizokorii, wykonuje się badania laboratoryjne, w tym morfologię krwi, która umożliwia ocenę ogólnego stanu zdrowia dziecka lub dorosłego pacjenta, a także wskazuje na obecność infekcji, niedokrwistości lub innych zaburzeń hematologicznych mogących wpływać na reakcję źrenic.
Diagnostyka krok po kroku pozwala odróżnić anizokorię fizjologiczną od patologicznej i określić, czy wymaga pilnej interwencji.
Na czym polega leczenie anizokorii?
Leczenie zależy od przyczyny i obejmuje zarówno interwencję okulistyczną, neurologiczną, jak i leczenie systemowe:
1. Leczenie przyczynowe
Leczenie anizokorii zależy od jej przyczyny i jest zawsze ukierunkowane na usunięcie lub złagodzenie pierwotnego problemu. W przypadku urazów i stanów zapalnych oka stosuje się leki przeciwzapalne, antybiotyki lub – w sytuacjach, gdy doszło do uszkodzenia struktury oka – odpowiednie zabiegi chirurgiczne. Jeśli anizokoria jest spowodowana przez guza mózgu lub ucisk na nerw okoruchowy (nerw III), leczenie obejmuje interwencję chirurgiczną lub terapię onkologiczną, w zależności od charakteru zmiany. W przypadku zespołu Hornera, w zależności od lokalizacji uszkodzenia włókien współczulnych, leczenie może polegać na farmakoterapii lub jedynie na systematycznej obserwacji stanu pacjenta.
2. Leczenie wspomagające
W przypadku fizjologicznej anizokorii zazwyczaj leczenie nie jest wymagane, potrzeba jedynie regularnej obserwacji. Korekcja wady refrakcji lub soczewki kontaktowe mogą być stosowane, jeśli anizokoria powoduje zaburzenia widzenia.
3. Monitorowanie
Pacjenci z anizokorią powinni być regularnie kontrolowani, zwłaszcza gdy różnica źrenic jest nowo nabyta lub zmienia się w czasie. Systematyczne badania pozwalają na wczesne wykrycie ewentualnych powikłań i szybką interwencję.
A: dr Ola Dąbska
Weryfikacja merytoryczna: lek. Wiktor Trela
Bibliografia
Bartuzi Z., Silny W., Choroby układu nerwowego i oka – poradnik dla lekarzy, PZWL, Warszawa 2020.
Kaczmarek R., Jarosz M., Okulistyka praktyczna, PZWL, Warszawa 2018.
Miśkiewicz B., Wróbel J., Oczy i neurologia – diagnostyka różnicowa w praktyce klinicznej, PZWL, Warszawa 2020.
Skulska A., Mazur D., Neurologia dziecięca w praktyce klinicznej, PZWL, Warszawa 2021.
Wójcik-Gryciuk A., Nowak M., Choroby oka u dzieci i dorosłych, PZWL, Warszawa 2019.


