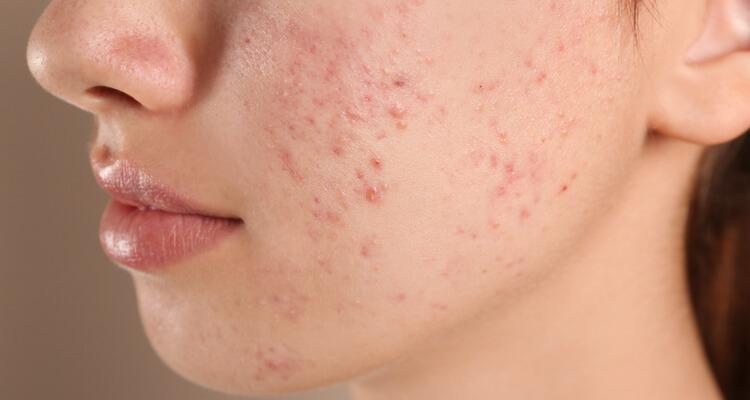
Jakie mogą być przyczyny krosty na twarzy? Skuteczne sposoby leczenia
Krosty na twarzy, choć najczęściej kojarzone są z trądzikiem, mogą mieć różne podłoże – od reakcji alergicznych, przez infekcje bakteryjne i grzybicze, aż po zaburzenia hormonalne. Właściwe rozpoznanie przyczyn, obserwacja objawów oraz zastosowanie odpowiednich metod leczenia mają istotne znaczenie dla zdrowia skóry i komfortu pacjenta. Sprawdź, w jaki sposób postępować w przypadku pojawienia się krost na twarzy.

Czym są krosty na twarzy?
Krosty na twarzy to wykwity skórne w postaci niewielkich, wypełnionych ropą zmian, które powstają na skutek reakcji zapalnej w gruczołach łojowych lub mieszkach włosowych. Zazwyczaj mają średnicę od 1 do 5 mm, mogą występować pojedynczo lub w skupiskach i przybierać kolor od czerwonego do żółto-białego. Krosty często są bolesne, swędzą lub pieką, a wyciskanie ich zwiększa ryzyko powstawania blizn i przebarwień.
Z punktu widzenia dermatologii krosty są jednym z elementów trądziku pospolitego, ale mogą również pojawiać się w przebiegu innych schorzeń, takich jak zapalenie skóry kontaktowe, reakcje alergiczne lub infekcje bakteryjne i wirusowe. Ich powstawanie jest związane z zaburzeniem równowagi skóry, nadprodukcją sebum, kolonizacją bakterii Propionibacterium acnes oraz miejscowym stanem zapalnym.
Jakie mogą być przyczyny powstawania krost na twarzy?
Krosty na twarzy mają bardzo różne przyczyny, które można podzielić na kilka grup.
1. Hormonalne i endokrynologiczne
Najczęstsza przyczyna krost, szczególnie u nastolatków, związana jest ze wzrostem poziomu androgenów w okresie dojrzewania. Hormony te pobudzają gruczoły łojowe do nadprodukcji sebum, co sprzyja zatykaniu porów i powstawaniu stanów zapalnych. U dorosłych zmiany hormonalne związane z cyklem menstruacyjnym, ciążą, menopauzą czy zespołem policystycznych jajników (PCOS) również mogą powodować powstawanie krost.
2. Bakteryjne
Kolonizacja skóry bakteriami, w szczególności Propionibacterium acnes, sprzyja powstawaniu wykwitów ropnych. W tego typu przypadkach zmiany mogą tworzyć skupiska, często też towarzyszy im zaczerwienienie.
3. Alergiczne i kontaktowe
Krosty mogą pojawiać się w wyniku reakcji alergicznej lub podrażnienia skóry przez kosmetyki, detergenty, niektóre leki lub substancje chemiczne. Zwykle wykwity pojawiają się w miejscach bezpośredniego kontaktu z alergenem, a dodatkowo bywają swędzące.
📌 Sprawdź ImuPro BASIC (90 składników), badanie na nadwrażliwości pokarmowe IgG-zależne oraz ImuPro COMPLETE (270 składników), badanie na nadwrażliwości pokarmowe IgG-zależne.
4. Styl życia i dieta
Nieprawidłowa dieta, uboga w witaminy i minerały lub bogata w produkty wysokoprzetworzone i cukry proste, może zwiększać ryzyko powstawania krost. Z kolei brak higieny skóry, nadmierne pocenie się, stres oraz stosowanie ciężkich kosmetyków sprzyja zatykaniu porów i stanom zapalnym.
5. Predyspozycje genetyczne
Skłonność do trądziku i powstawania krost jest często uwarunkowana genetycznie. Jeśli rodzice mieli problemy ze skórą tłustą lub trądzikiem, istnieje większe prawdopodobieństwo, że dzieci również będą podatne na tego typu zmiany.
Jakie są objawy krost na twarzy? Jak wyglądają krosty na twarzy?
Krosty mają charakterystyczny wygląd i wywołują symptomy, które pomagają w ich rozpoznaniu. Najczęściej występują w okolicy czoła, nosa, policzków i brody, czyli w tzw. strefie T. Typowe objawy obejmują:
- drobne wykwity wypełnione ropą, o średnicy od 1 do 5 mm;
- zaczerwienienie skóry wokół krosty;
- obrzęk i tkliwość miejscową;
- uczucie pieczenia lub świądu;
- czasami pęcherzyki lub grudki towarzyszące większym zmianom;
- w przewlekłych przypadkach możliwość powstawania blizn i przebarwień.
W odróżnieniu od trądziku grudkowo-krostkowego zmiany alergiczne mogą być bardziej rozsiane, swędzące i pojawiać się w miejscu kontaktu z alergenem.
Na czym polega diagnostyka krost na twarzy?
Rozpoznanie przyczyn powstawania krost na twarzy wymaga wielopłaszczyznowego podejścia, które obejmuje zarówno szczegółowy wywiad, jak i badanie fizykalne oraz, w razie potrzeby, badania dodatkowe.
Wywiad medyczny
Podczas wywiadu dermatolog zbiera informacje dotyczące częstotliwości występowania zmian, ich lokalizacji oraz czasu trwania. Istotne jest ustalenie, czy krosty pojawiają się okresowo, np. w cyklu menstruacyjnym (u kobiet), czy też mają charakter przewlekły. Lekarz pyta również o stosowane kosmetyki i leki, sposób pielęgnacji skóry, dietę, styl życia, poziom stresu oraz historię chorób współistniejących, w tym zaburzeń hormonalnych, metabolicznych czy przewlekłych infekcji.
Badanie fizykalne
W badaniu fizykalnym ocenia się typ wykwitów, ich liczbę, wielkość, głębokość i lokalizację. Ważna jest ocena stanu otaczającej skóry, w tym obecności zaczerwienienia, obrzęku, przebarwień czy blizn po wcześniejszych zmianach. Lekarz zwraca uwagę na układ zmian, ponieważ rozmieszczenie krost może wskazywać na ich przyczynę – przykładowo, krosty w strefie T najczęściej związane są z trądzikiem pospolitym, a zmiany na policzkach lub w okolicy żuchwy mogą sugerować problem hormonalny lub reakcję alergiczną.
Badania laboratoryjne
W przypadku podejrzenia trądziku hormonalnego lub przewlekłych zmian dermatologicznych często wykonuje się badania laboratoryjne. Mogą one obejmować oznaczenie poziomu hormonów płciowych, takich jak androgeny, estrogeny i progesteron, a także badania ogólne, w tym morfologię krwi, poziom glukozy i lipidów. W sytuacjach, gdy istnieje podejrzenie alergii kontaktowej lub pokarmowej, wskazane jest wykonanie testów skórnych lub oznaczenie stężenia przeciwciał IgE w surowicy, gdyż pozwala to zidentyfikować potencjalne alergeny.

Dziennik objawów
W diagnostyce pomocne może być także obserwowanie reakcji pacjenta na zmiany stylu życia, diety oraz stosowanych kosmetyków – prowadzenie dziennika objawów przez kilka tygodni pozwala określić czynniki wywołujące lub nasilające zmiany skórne. W trudniejszych przypadkach dermatolog może zlecić konsultację endokrynologiczną lub immunologiczną, aby wykluczyć zaburzenia hormonalne, metaboliczne lub choroby autoimmunologiczne, które mogą manifestować się poprzez krosty na twarzy.
Dzięki kompleksowej diagnostyce możliwe jest dokładne określenie przyczyny powstawania krost, co pozwala na indywidualne dopasowanie terapii, skuteczniejsze leczenie oraz minimalizowanie ryzyka nawrotów i powstawania blizn.
W jaki sposób leczy się krosty na twarzy?
Leczenie krost zależy od ich przyczyny, nasilenia i stanu skóry pacjenta. Podstawowe metody obejmują:
1. Leczenie zachowawcze i higieniczne
- Codzienna higiena skóry – mycie twarzy łagodnym środkiem oczyszczającym dwa razy dziennie, unikanie szorstkich peelingów.
- Nie wyciskanie krost – powinno to zmniejszyć ryzyko blizn i wtórnych zakażeń.
- Stosowanie odpowiednich kosmetyków – m.in. lekkie kremy i żele beztłuszczowe, hipoalergiczne.
- Dieta bogata w witaminy i minerały – witamina A, C, E, cynk i kwasy omega-3 wspierają zdrowie skóry.
2. Leczenie farmakologiczne
W zależności od rodzaju zmian stosuje się:
- miejscowe preparaty przeciwbakteryjne i przeciwzapalne – np. żele z nadtlenkiem benzoilu, antybiotyki miejscowe, retinoidy;
- leki doustne – antybiotyki (w przypadku nasilonych zmian bakteryjnych) lub retinoidy (w przypadku przewlekłego trądziku);
- leki hormonalne – u kobiet z trądzikiem związanym z zaburzeniami hormonalnymi stosuje się leki regulujące gospodarkę androgenową.
3. Procedury dermatologiczne
W niektórych przypadkach stosuje się peelingi chemiczne, laseroterapię lub mikrodermabrazję, które pomagają oczyścić skórę, zmniejszyć stan zapalny i ograniczyć ryzyko powstawania blizn.
4. Edukacja pacjenta
Pacjent powinien być świadomy, że leczenie wymaga czasu, często kilku tygodni lub miesięcy, oraz że istotne jest przestrzeganie zaleceń dermatologa, odpowiednia pielęgnacja i unikanie czynników drażniących skórę.
Jak zapobiegać krostom na twarzy?
Zapobieganie krostom na twarzy wymaga holistycznego podejścia, które łączy codzienną pielęgnację skóry, kontrolę stylu życia oraz monitorowanie ewentualnych czynników zdrowotnych.
- Utrzymywanie odpowiedniej higieny skóry: mycie twarzy łagodnym, nieagresywnym środkiem oczyszczającym dwa razy dziennie, unikanie szorstkich peelingów mechanicznych oraz regularne usuwanie makijażu przed snem. Ważne jest również stosowanie lekkich, hipoalergicznych kosmetyków, które nie zatykają porów ani nie nasilają produkcji sebum.
- Styl życia i dieta: odpowiednie nawodnienie organizmu, spożywanie warzyw, owoców oraz produktów bogatych w witaminy i minerały – takie jak cynk, witaminy A, C i E oraz kwasy omega-3 – wspiera regenerację skóry i zmniejsza ryzyko stanów zapalnych. Niezwykle istotne jest także radzenie sobie ze stresem, który może nasilać zmiany skórne, oraz regularna aktywność fizyczna wspierająca krążenie i detoksykację organizmu.
- Regularna kontrola stanu hormonalnego: w przypadku osób, u których krosty mają podłoże hormonalne, w tym badania poziomu androgenów, estrogenów i innych hormonów płciowych, aby w porę wykryć i skorygować zaburzenia endokrynologiczne.
- Wczesne leczenie pojawiających się zmian zapalnych: szybka interwencja dermatologiczna pozwala nie tylko zmniejszyć nasilenie krost, ale także zapobiec powstawaniu blizn i przebarwień, które mogą utrzymywać się długo po ustąpieniu aktywnych zmian.
- Regularne stosowanie zaleconych przez specjalistę preparatów oraz unikanie czynników drażniących skórę – takich jak nieodpowiednie kosmetyki, długotrwałe narażenie na słońce czy kontakt z alergenami – stanowi dodatkową formę profilaktyki.
Dzięki kompleksowej ochronie skóry, odpowiedniemu stylowi życia oraz kontroli medycznej możliwe jest minimalizowanie ryzyka nawrotów krost na twarzy, poprawa kondycji skóry i zmniejszenie dyskomfortu estetycznego i fizycznego, który często towarzyszy tym zmianom.
A: dr Olga Dąbska
Weryfikacja merytoryczna: lek. Wiktor Trela
Bibliografia
Adamski Z., Silny W., Dermatologia i wenerologia, PZWL, Warszawa 2021.
Bartuzi Z., Samoliński B., Alergia – diagnostyka i leczenie, PZWL, Warszawa 2019.
Jarosz M., Górska M., Ortopedia i dermatologia w praktyce klinicznej, PZWL, Warszawa 2020.
Małecka-Tendera E., Toporowska-Kowalska E., Pediatria praktyczna – choroby skóry, PZWL, Warszawa 2020.
Michalak S., Jagielski P., Choroby skóry – podręcznik dla lekarzy praktyków, PZWL, Warszawa 2020.





