Trądzik hormonalny - objawy, leczenie, przyczyny
Rynek kosmetyków i kosmeceutyków oferuje szeroką gamę produktów przeznaczonych niemal do każdego rodzaju skóry, również dotkniętej problemem trądziku. Pojmowana w ten sposób troska o prawidłowy stan i zdrowie skóry powodowana jest najczęściej względami estetycznymi. Nie należy zapominać, że skóra jest największym narządem naszego ciała odgrywającym istotną rolę w prawidłowym funkcjonowaniu organizmu, a zmiany w jej obrębie mogą być konsekwencją zaburzonej pracy innych układów, w tym hormonalnego. Z jakiego powodu rozwija się trądzik hormonalny? Jakie są jego objawy i metody leczenia i kiedy należy skontaktować się z lekarzem?

Czym jest trądzik hormonalny?
Dermatozy, czyli choroby skóry mają niezwykle zróżnicowaną etiologię obejmującą m. in.: infekcje wirusowe, bakteryjne i grzybicze, choroby alergiczne czy podłoże genetyczne (np. w przypadku łuszczycy). Ponadto choroby skóry poza następstwami natury estetycznej, mogą wskazywać na występowaniu innych poważnych schorzeń, takich jak choroby autoimmunologiczne czy zaburzenia hormonalne. Jednym z następstw zaburzenia gospodarki hormonalnej jest powszechnie występujący trądzik hormonalny. Trądzik jest jednym z najczęstszych problemów skórnych, z którymi pacjenci zgłaszają się do lekarza dermatologa. Szacuje się, że trądzik hormonalny dotyka nawet 80% pacjentów w ciągu ich życia, a blisko 50% kobiet w wieku 20-stu lat i 25% w wieku 40-stu lat, cierpi na trądzik hormonalny.
Trądzik hormonalny – przyczyny
W przebiegu choroby dochodzi do zamknięcia ujść z mieszków włosowo-łojowych i gruczołów potowych, co w języku potocznym określane jest jako „zamknięte” lub „zatkane” pory, choć sformułowanie to wzbudza wśród lekarzy i naukowców duże kontrowersje.
Pozostając jednak przy wykorzystaniu tego określenia; wśród przyczyn zamknięcia porów skóry możemy wymienić: nadmierną produkcję sebum, zalegający martwy naskórek i zakażenia bakteryjne mieszków włosowych. Sebum to oleista, woskowata wydzielina wytwarzana przez znajdujące się w skórze gruczoły łojowe. Substancja ta powleka, nawilża i chroni skórę zabezpieczając ją przed przesuszeniem, mikrourazami czy mikroorganizmami.
Wskazanie jednoznacznej przyczyny trądziku jest utrudnione, gdyż obejmuje złożone interakcję między wieloma czynnikami takimi jak:
- predyspozycje genetyczne,
- hiperkeratynizacja mieszków włosowych,
- zakażenie bakteryjne (najczęściej Propionibacterium acnes) powodujące miejscowe stany zapalne skóry,
- stymulowane androgenami zwiększone wydzielanie sebum.
To właśnie nadprodukcja sebum i zmiana składu frakcji lipidowej w następstwie zaburzeń gospodarki hormonalnej są przyczyną występowania trądziku hormonalnego zarówno u dzieci w okresie dojrzewania jak i dorosłych kobiet i mężczyzn.
Trądzik hormonalny – objawy
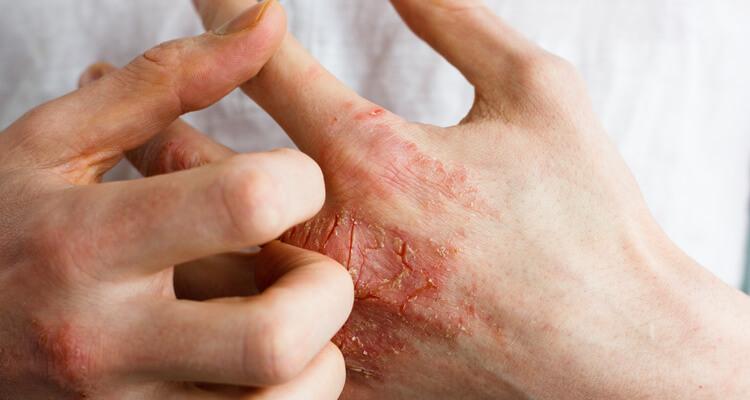
W przebiegu trądziku na skórze pacjenta pojawiają się liczne zmiany chorobowe, w obrębie których może rozwinąć się miejscowy stan zapalny. Najczęściej zmiany pojawiają się na twarzy i policzkach, ale mogą występować również na szyi, ramionach, plecach i klatce piersiowej. Zmiany stają się bolesne i ulegają zaczerwienieniu.
Trądzik hormonalny może objawiać się jako następujące rodzaje zmian:
- grudki (tkanka wyniosła ponad powierzchnię skóry o średnicy do 5 mm),
- krosty (guzy skórne o średnicy od 2 do 5 mm wypełnione ropą),
- torbiele (podskórne cysty wypełnione płynem).
Podejmując niewielkie zmiany w naszym stylu życia i przyzwyczajeniach możemy w pewnym stopniu ograniczyć wpływ czynników powodujących występowanie trądziku hormonalnego poprzez: ograniczenie stresu, odpowiednią higienę snu, używanie produktów do pielęgnacji włosów i skóry, które są bezolejowe lub nie zawierają składników zatykających pory.
Istotnym obciążeniem jest występowanie trądziku w wywiadzie rodzinnym, a wielu czynników wywołujących chorobę nie jesteśmy w stanie wyeliminować samodzielnie.
W przypadku kobiet wystąpienie trądziku hormonalnego może być spowodowane:
- wahaniami poziomu hormonów w ciągu cyklu miesiączkowego i nieregularne cykle,
- ciążą,
- menopauzą (trądzik hormonalny po 40),
- okresem następujący po zaprzestaniu stosowania antykoncepcji hormonalnej,
- innymi schorzeniami jak: zespół policystycznych jajników, choroby metaboliczne.
Ponadto, zwiększone ryzyko występowania trądziku hormonalnego obserwuje się u mężczyzn w trakcie terapii testosteronem lub u osób, również kobiet z zaburzonym, nadmiernym wydzielaniem testosteronu (trądzik androgenny).
Trądzik hormonalny – badania
Niezwykle istotne w leczeniu trądziku hormonalnego jest szybkie rozpoznanie choroby. Po zauważeniu zmian chorobowych zalecane jest skonsultowanie się z lekarzem dermatologiem, który dokona oceny zmian skórnych i może zlecić dodatkowe badania. Wśród najważniejszych badań laboratoryjnych wykonywanych w diagnostyce trądziku hormonalnego wymienić można oznaczenie poziomu hormonów takich jak:
- testosteron (zarówno testosteron wolny jak i testosteron całkowity),
- androstendion,
- hormon luteinizujący (LH),
- hormon folikulotropowy (FSH),
- prolaktyna,
- dehydroepiandrosteron (DHEA),
- hormony tarczycy (tyroksyna, tyreotropina – TSH).
W przypadku kobiet badania te należy wykonać w pierwszych dniach cyklu miesięcznego, aby uniknąć wyrzutu LH związanego z owulacją. Ponadto, jeśli pacjentka przyjmuje doustne środki antykoncepcyjne, należy je odstawić na 4 do 6 tygodni przed oceną układu hormonalnego.
Warto również oznaczyć również poziom insuliny i stężenie glukozy we krwi. Interpretacji wyników każdorazowo powinien dokonać lekarz, który wdroży odpowiednią terapię lub skieruje pacjenta na dodatkową konsultację endokrynologiczną.
Ze względu na krótki okres półtrwania DHEA we krwi oraz znaczną zmienność dobową jego stężenia, oznaczanie tego hormonu w surowicy nie jest zalecane w praktyce klinicznej. Zdecydowana większość DHEA (około 99%) ulega przekształceniu do DHEA-S, który charakteryzuje się dłuższym okresem półtrwania oraz mniejszymi wahaniami dobowymi. W związku z tym DHEA-S jest uznawany za bardziej wiarygodny i stabilny parametr oceny czynności nadnerczy niż DHEA.
Jak leczyć trądzik hormonalny?
Niezwykle istotne w leczeniu trądziku hormonalnego jest szybkie rozpoznanie choroby. Po zauważeniu zmian chorobowych zalecane jest skonsultowanie się z lekarzem dermatologiem, który dokona oceny zmian skórnych. W zależności od stopnia nasilenia, terapia może obejmować zarówno środki działające miejscowo jak i przyjmowane doustnie leki antyandrogenowe, retinoidy (pochodne witaminy A) i antybiotyki; najczęściej z grupy linkozamidów, makrolidów, tetracyklin.
Terapia trądziku hormonalnego jest najczęściej długotrwała, jednak odraczanie konsultacji dermatologicznej może skutkować dalszą progresją choroby, w wyniku której w miejscach zmienionych chorobowo mogą pozostać trwałe blizny.
W przypadku występowania trądziku hormonalnego należy powstrzymać się od samodzielnego usuwania, wyciskania czy przekłuwania zmian chorobowych. Dostępne w aptekach leki dostępne bez recepty (OTC) mogą okazać się skuteczne jedynie w leczeniu łagodnych zmian. Dzieje się tak dlatego, że trądzik hormonalny zazwyczaj przybiera postać torbielowatych guzków, zlokalizowanych głęboko, poza zasięgiem większości leków miejscowych. Ponadto leki OTC zawierają substancje słabo działające i posiadają niższe stężenia lub dawki w porównaniu do leków wydawanych z przepisu lekarza.
W leczeniu trądziku nie należy zapominać o zachowaniu odpowiedniej higieny; skórę twarzy należy myć dwa razy dziennie delikatnym środkiem myjącym o zrównoważonym pH. Warto także stosować niekomedogenne i niezawierające alkoholu produkty do pielęgnacji skóry i zwiększyć częstość wymiany ręczników łazienkowych.
Trądzik hormonalny – zalecenia dietetyczne
Związek między dietą, a występowaniem trądziku hormonalnego nie został w pełni potwierdzony. Niektóre pokarmy mogą pomóc w zapobieganiu trądzikowi, w przyjmowaniu innych upatruje się zwiększenia ryzyka wystąpienia choroby.
Czy istnieje klucz pozwalający w prosty sposób, poprzez modyfikacje nawyków żywieniowych wpłynąć na ryzyko wystąpienia lub przebieg choroby?
Uzyskiwane wyniki nie podają nam jednoznacznej odpowiedzi, niemniej jednak wiele badań sugeruje, że dieta w „zachodnim stylu” mogą zwiększać prawdopodobieństwo wystąpienia trądziku. Efekt ten wiązany jest z dużą ilością produktów o wysokim indeksie glikemicznym w poszczególnych daniach i posiłkach. Istnieje również związek między dietą bogatą w produkty zawierających mleko krowie, a trądzikiem. W obiegowej opinii czekolada postrzegana jest jako swoisty dynamit i wyzwalacz trądziku. Nie mnie jednak dostępne wyniki badań albo nie potwierdziły takiego związku, lub wykazywały słabą zależność, a wiele z nich posiadało istotne ograniczenia. Dotychczas nie wprowadzono jednolitych wytycznych dietetycznych dla osób zmagających się z trądzikiem hormonalnym. Niemniej jednak warto w diecie pacjentów uwzględnić kilka prostych reguł:
- staraj się spożywać produkty o wysokim indeksie glikemicznym takie jak: świeże warzywa, produkty pełnoziarniste, fasola i rośliny strączkowe,
- ogranicz spożycie cukrów prostych,
- zwiększ ilość produktów bogatych w kwasy omega 3-6-9 takich jak: tłuste ryby morskie, orzechy i nasiona (orzechy włoskie, siemię lnianie),
- zwiększ ilość produktów zawierających naturalne antyoksydanty, warto także rozważyć suplementację selenu i koenzymu Q10.
Autor: Dr n. o zdrowiu Piotr Choręza
Bibliografia:
- Acne Vulgaris. Sutaria AH, Masood S, Schlessinger J. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing 2022.
- Adult female acne: a guide to clinical practice. Bagatin E, Freitas THP, Rivitti-Machado MC et al. An Bras Dermatol 2019; 94 (1): 62-75. doi: 10.1590/abd1806-4841.20198203.
- The effect of milk consumption on acne: a meta-analysis of observational studies. Dai R, Hua W, Chen W, et al. J Eur Acad Dermatol Venereol. 2018; 32 (12): 2244-2253. doi: 10.1111/jdv.15204.
- Dairy Intake and Acne Vulgaris: A Systematic Review and Meta-Analysis of 78,529 Children, Adolescents, and Young Adults. Juhl CR, Bergholdt HKM, Miller IM, et al. Nutrients 2018; 10 (8): 1049. doi: 10.3390/nu10081049.
- Update on etiopathogenesis and treatment of Acne. Bhat YJ, Latief I, Hassan I. Indian J Dermatol Venereol Leprol 2017; 83 (3): 298-306. doi: 10.4103/0378-6323.199581.
- Sex hormones and acne. Ju Q, Tao T, Hu T, et al. Clin Dermatol 2017; 35 (2): 130-137. doi: 10.1016/j.clindermatol.2016.10.004.
- Significance of diet in treated and untreated acne vulgaris. Kucharska A, Szmurło A, Sińska B. Postepy Dermatol Alergol 2016; 33 (2): 81-86. doi: 10.5114/ada.2016.59146