
Sepsa u dzieci – przyczyny, objawy, diagnostyka i leczenie
Sepsa u dzieci to jedno z najpoważniejszych powikłań zakażeń, stanowiące bezpośrednie zagrożenie życia. Nie jest ona samodzielną chorobą, lecz gwałtowną i niekontrolowaną reakcją organizmu na infekcję. W jej przebiegu układ odpornościowy, zamiast skutecznie zwalczać drobnoustroje, uruchamia uogólnioną reakcję zapalną, która może prowadzić do uszkodzenia tkanek, niewydolności narządów, a w najcięższych przypadkach – do wstrząsu septycznego.
U dzieci, szczególnie niemowląt i maluchów do 5. roku życia, sepsa może rozwijać się szybciej niż u dorosłych. Wynika to z niedojrzałości układu immunologicznego, mniejszej rezerwy fizjologicznej organizmu oraz trudności w szybkim rozpoznaniu pierwszych, często niespecyficznych objawów. Początkowo symptomy mogą przypominać zwykłą infekcję wirusową – pojawia się gorączka, osłabienie czy brak apetytu. Jednak w krótkim czasie stan dziecka może ulec gwałtownemu pogorszeniu.
Warto podkreślić, że sepsa może być powikłaniem infekcji, takiej jak zapalenie gardła, ucha czy płuc. Czas od pojawienia się pierwszych objawów do stanu zagrożenia życia może być bardzo krótki, dlatego kluczowe znaczenie ma czujność rodziców i szybka reakcja medyczna. Wczesne wdrożenie leczenia znacząco poprawia rokowania i zmniejsza ryzyko powikłań.
Skąd się bierze sepsa u dzieci?
Rodzice często pytają, skąd się bierze sepsa u dzieci. Najczęściej jest ona następstwem zakażenia bakteryjnego, rzadziej wirusowego lub grzybiczego. Drobnoustroje mogą przedostać się do krwiobiegu z różnych ognisk w organizmie, takich jak:
- zapalenie płuc,
- zapalenie opon mózgowo-rdzeniowych,
- zakażenie dróg moczowych,
- zapalenie ucha środkowego,
- zakażenia skóry i tkanek miękkich.
Szczególnie niebezpieczne są bakterie otoczkowe, które łatwo pokonują mechanizmy obronne organizmu dziecka. Wśród nich wyróżnia się meningokoki i pneumokoki.
Sepsa meningokokowa u dzieci
Sepsa meningokokowa u dzieci jest ostrą, inwazyjną chorobą bakteryjną wywoływaną przez Neisseria meningitidis, charakteryzującą się gwałtownym przebiegiem i wysokim ryzykiem wstrząsu septycznego. Patogen przenosi się drogą kropelkową, a punktem wyjścia zakażenia jest zwykle kolonizacja nosogardła. W sprzyjających warunkach – zwłaszcza u niemowląt i małych dzieci z niedojrzałym układem odpornościowym – bakterie przedostają się do krwiobiegu, wywołując uogólnioną odpowiedź zapalną prowadzącą do uszkodzenia śródbłonka, zaburzeń mikrokrążenia oraz aktywacji układu krzepnięcia.
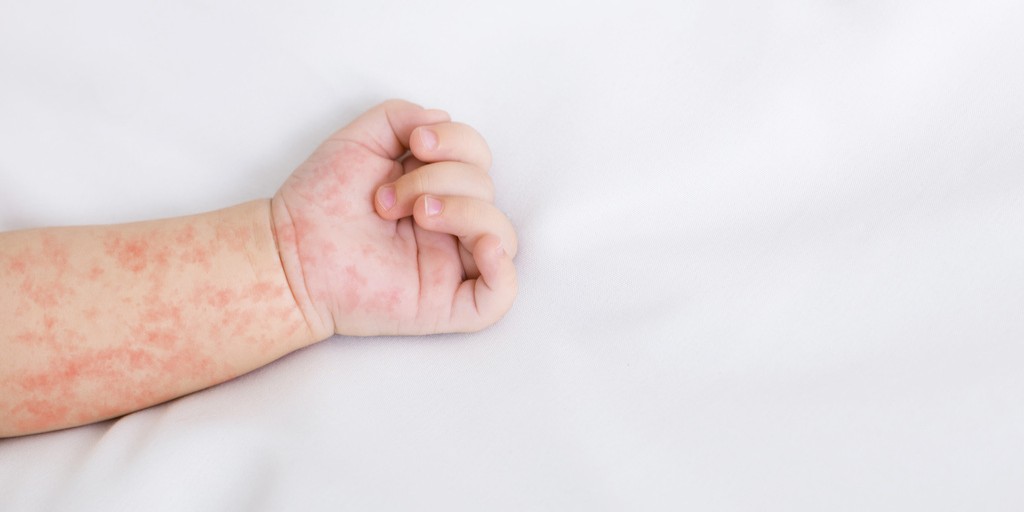
Obraz kliniczny początkowo może być nieswoisty (gorączka, osłabienie, wymioty), jednak w krótkim czasie dochodzi do dynamicznego pogorszenia stanu ogólnego. Charakterystycznym objawem jest plamisto-grudkowa wysypka krwotoczna, która nie blednie pod uciskiem, będąca konsekwencją uszkodzenia naczyń i koagulopatii. W przebiegu choroby może rozwinąć się wstrząs septyczny, zespół rozsianego wykrzepiania wewnątrznaczyniowego (DIC) oraz niewydolność wielonarządowa. W części przypadków współistnieje zapalenie opon mózgowo-rdzeniowych, co dodatkowo pogarsza rokowanie.
Rozpoznanie opiera się na obrazie klinicznym oraz potwierdzeniu obecności patogenu w badaniach mikrobiologicznych (posiew krwi, badania molekularne). Leczenie wymaga natychmiastowego wdrożenia dożylnej antybiotykoterapii oraz intensywnej terapii wspomagającej funkcje życiowe. Mimo postępu w leczeniu, sepsa meningokokowa pozostaje stanem obarczonym znaczną śmiertelnością oraz ryzykiem trwałych powikłań neurologicznych i naczyniowych, dlatego kluczowe znaczenie ma profilaktyka w postaci szczepień ochronnych.
Sepsa pneumokokowa u dzieci
Sepsa pneumokokowa u dzieci to ciężka postać inwazyjnej choroby wywoływanej przez Streptococcus pneumoniae. Bakteria ta może bezobjawowo kolonizować nosogardło, jednak w sprzyjających warunkach – zwłaszcza u niemowląt i dzieci z obniżoną odpornością – przedostaje się do krwiobiegu, wywołując uogólnioną reakcję zapalną.
Najczęściej stanowi powikłanie zapalenia płuc, ucha środkowego lub opon mózgowo-rdzeniowych. Objawy obejmują wysoką gorączkę, przyspieszony oddech i tętno, osłabienie oraz pogarszający się stan ogólny dziecka. W ciężkim przebiegu może dojść do wstrząsu septycznego i niewydolności wielonarządowej.
📌 Sprawdź: Pneumokoki – jakie są objawy zakażenia? Jakie badania wykonać?
Objawy sepsy u dzieci
Objawy sepsy u dzieci mogą początkowo przypominać zwykłą infekcję, jednak szybko się nasilają. Do najważniejszych symptomów należą:
- wysoka gorączka lub przeciwnie – obniżona temperatura ciała,
- przyspieszony oddech i tętno,
- apatia, senność, brak reakcji na bodźce,
- trudności w karmieniu u niemowląt,
- zimne, blade lub marmurkowate kończyny,
- wysypka krwotoczna (szczególnie w sepsie meningokokowej),
- zmniejszona ilość oddawanego moczu,
- drgawki.
U najmłodszych dzieci objawy mogą być niespecyficzne – niepokój, płacz o nietypowym charakterze, wiotkość ciała czy niechęć do jedzenia powinny wzbudzić czujność opiekunów.
Diagnostyka sepsy u dzieci
Diagnostyka sepsy u dzieci musi być wdrożona natychmiast, ponieważ stan małego pacjenta może pogorszyć się w bardzo krótkim czasie. Kluczowe znaczenie ma szybka i dokładna ocena kliniczna, która pozwala wychwycić pierwsze oznaki niewydolności krążeniowo-oddechowej. Obejmuje ona ocenę podstawowych parametrów życiowych:
- częstości oddechu,
- tętna,
- ciśnienia tętniczego,
- temperatury ciała,
- poziomu świadomości.
Lekarz zwraca również uwagę na objawy takie jak:
- bladość lub marmurkowatość skóry,
- wydłużony powrót kapilarny,
- zmniejszona ilość oddawanego moczu.
Równolegle wykonywane są badania laboratoryjne:
- morfologia krwi,
- CRP i prokalcytonina,
- gazometria,
- poziom mleczanów,
- parametry funkcji nerek i wątroby.
Niezbędne jest także pobranie materiału do badań mikrobiologicznych:
- posiew krwi,
- posiew moczu,
- badanie płynu mózgowo-rdzeniowego,
- badanie wydzieliny z dróg oddechowych.
W celu ustalenia źródła zakażenia wykonuje się badania obrazowe:
- RTG klatki piersiowej,
- USG jamy brzusznej.
Dziecko z podejrzeniem sepsy wymaga hospitalizacji i stałego monitorowania:
- saturacji,
- ciśnienia tętniczego,
- ilości oddawanego moczu,
- pracy serca i oddechu.
Szybkie rozpoznanie i natychmiastowe wdrożenie leczenia mają kluczowe znaczenie dla poprawy rokowania.
Jak leczona jest sepsa u dzieci?
Leczenie musi zostać wdrożone natychmiast, często jeszcze przed uzyskaniem wyników badań mikrobiologicznych. Podstawą terapii są:
- dożylne antybiotyki o szerokim spektrum działania,
- intensywne nawodnienie,
- leczenie wspomagające pracę serca i oddychanie,
- monitorowanie parametrów życiowych,
- w ciężkich przypadkach leczenie w oddziale intensywnej terapii.
Po uzyskaniu wyników posiewów antybiotykoterapia jest modyfikowana zgodnie z wrażliwością bakterii.
Sepsa u dzieci – rokowania
Rokowania zależą od wielu czynników: wieku dziecka, czasu wdrożenia leczenia, rodzaju patogenu oraz obecności chorób współistniejących. Wczesne rozpoznanie znacząco zwiększa szanse na pełne wyzdrowienie. W przypadku ciężkiego wstrząsu septycznego ryzyko powikłań (np. uszkodzenia narządów, zaburzeń neurologicznych) jest większe.
Dzięki postępowi medycyny i szczepieniom ochronnym śmiertelność z powodu sepsy meningokokowej i pneumokokowej znacząco się zmniejszyła.
Mgr Damian Pawlak
Podsumowanie – FAQ
Bibliografia
Ceylan Cura Y, Demirdag TB, Akkuzu E, et al. A pediatric case series of invasive pneumococcal disease caused by Streptococcus pneumoniae serotype-19A despite full dose vaccination. Hum Vaccin Immunother. 2023;19(2):2219186.
Andrejeko K, Ratnasiri B, Hausdorff WP, et al. Antimicrobial resistance in paediatric Streptococcus pneumoniae isolates amid global implementation of pneumococcal conjugate vaccines: a systematic review and meta-regression analysis. Lancet Microbe. 2021;2(9):e450-e460.
Asner SA, Agyeman PKA, Gradoux E, et al. Burden of Streptococcus pneumoniae sepsis in children after introduction of pneumococcal conjugate vaccines: a prospective population-based cohort study. Clin Infect Dis. 2019;69(9):1574-1580.
Chiu NC, Peng CC, Huang HY, et al. Retrospective study of prognostic factors in pediatric invasive pneumococcal disease. PeerJ. 2017;5:e2941.
Davies EG, Griffiths H, et al. Meningococcal disease in children: a review of epidemiology, clinical presentation and management. Paediatr Drugs. 2016;18(2):99-113.
Ladhani SN, Lucidarme J, Parikh SR, et al. Increase in Neisseria meningitidis serogroup W invasive disease in England and Wales and Northern Ireland: current epidemiology and implications for immunization. Euro Surveill. 2015;20(28):21188.
Cohn AC, MacNeil JR, Clark TA, et al. Prevention and control of meningococcal disease: recommendations of the Advisory Committee on Immunization Practices (ACIP). MMWR Recomm Rep. 2013;62(RR-2):1-28.
Harrison LH, Trotter CL, Ramsay ME. Global epidemiology of meningococcal disease. Vaccine. 2009;27(Suppl 2):B51-B63.
Stephens DS, Greenwood B, Brandtzaeg P. Epidemic meningitis, meningococcaemia, and Neisseria meningitidis. Lancet. 2007;369(9580):2196-2210.


