
Komórki nabłonka płaskiego w cytologii – co warto wiedzieć?
Wyobraź sobie, że kilka mikroskopijnych komórek może powiedzieć lekarzowi więcej o Twoim zdrowiu niż setki słów. Dokładnie taką rolę spełnia cytologia. Analiza komórek nabłonka płaskiego, pobranych np. z szyjki macicy, jamy ustnej czy przełyku, pozwala wykryć zmiany, które wczesnym stadium są całkowicie niewidoczne dla oka. Dzięki nim można nie tylko zdiagnozować stany zapalne czy infekcje, ale także szybko zareagować w przypadku nieprawidłowości przednowotworowych i nowotworowych. W tym artykule wyjaśniamy, czym są komórki nabłonka płaskiego, jakie informacje można odczytać z cytologii i dlaczego regularne badania mają tak duże znaczenie dla zdrowia.
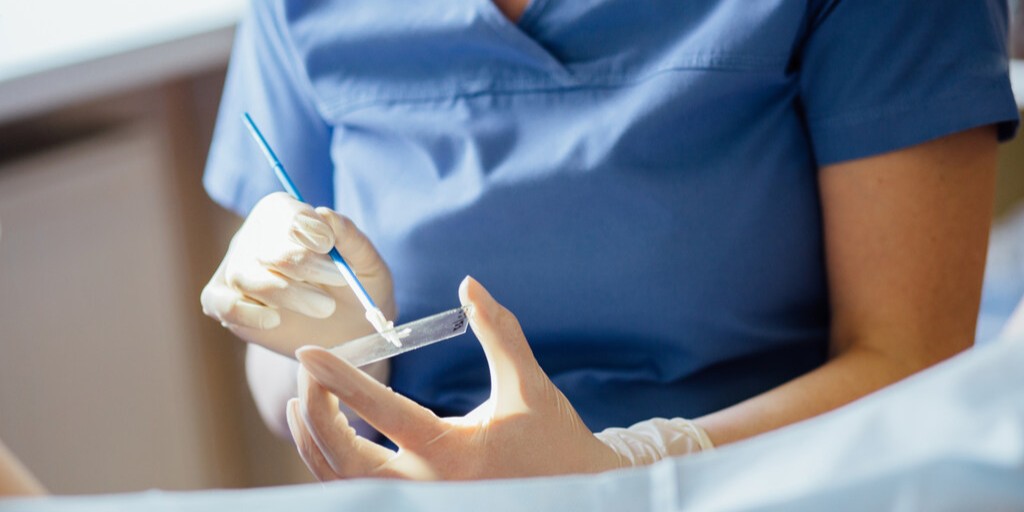
Cytologia – co to jest?
Badanie cytologiczne (cytologia ginekologiczna) polega na pobraniu komórek z tarczy i kanału szyjki macicy w celu mikroskopowej oceny stanu nabłonka i wczesnego wykrywania zmian przedrakowych i nowotworowych. Jest to podstawowe badanie w profilaktyce raka szyjki macicy.
Procedurę wykonuje lekarz ginekolog lub położna przy użyciu specjalnej szczoteczki ginekologicznej. Pobraną próbkę utrwala się i przekazuje do laboratorium, gdzie poddawana jest dokładnej analizie mikroskopowej.
Rodzaje cytologii:
- Cytologia klasyczna – materiał nanoszony jest bezpośrednio na szkiełko mikroskopowe i utrwalany.
- Cytologia na podłożu płynnym (LBC – Liquid Based Cytology) – szczoteczka ginekologiczna z pobranym materiałem umieszczana jest w specjalnym płynie utrwalającym, co umożliwia wykonanie dodatkowych testów diagnostycznych (np. wirusa HPV) z tej samej próbki oraz zmniejsza ryzyko błędnej oceny wyników.
Dlaczego warto regularnie wykonywać cytologię?
- Jest to test przesiewowy w kierunku raka szyjki macicy.
- Regularne badania (wg zaleceń wykonywane co najmniej co 3 lata) pozwalają wykryć zmiany przednowotworowe i wczesne nowotwory, często zanim pojawią się objawy.
- Pierwsze badanie zaleca się po rozpoczęciu współżycia lub po osiągnięciu 21. roku życia, nie później jednak niż po ukończeniu 25. roku życia.
Czas oczekiwania na wynik:
- Standardowy czas oczekiwania na wynik cytologii wynosi około 16 dni roboczych (3 tygodnie).
- W niektórych laboratoriach wynik może być dostępny szybciej, w zależności od obciążenia pracowni i rodzaju zastosowanej metody.
Przygotowanie do badania:
- Materiał należy pobrać co najmniej 4 dni po zakończeniu miesiączki, nie później niż 4 dni przed kolejną miesiączką, optymalnie między 10. a 18. dniem cyklu.
- Na 48 godzin przed badaniem należy powstrzymać się od współżycia seksualnego, nie wykonywać irygacji pochwy, nie stosować leków dopochwowych ani preparatów kosmetycznych.
- Na 24 godziny przed badaniem unikać kąpieli w wannie (zalecany jest prysznic).
Dodatkowe możliwości diagnostyczne:
- W przypadku cytologii na podłożu płynnym można wykonać test na obecność DNA 14 wysokoonkogennych typów wirusa HPV, co zwiększa skuteczność wczesnego wykrywania ryzyka nowotworowego.
- Dzięki temu jedno pobranie próbki pozwala nie tylko ocenić stan nabłonka, ale też wykryć czynniki wirusowe zwiększające ryzyko raka szyjki macicy.
Interpretacja wyniku badania cytologicznego
Wynik badania cytologicznego zawsze powinien być oceniony przez lekarza. Dzięki temu możliwe jest prawidłowe rozpoznanie ewentualnych zmian i określenie dalszego postępowania diagnostycznego lub leczniczego. Obecnie w Polsce stosuje się system Bethesda, opracowany w 1988 roku, który pozwala na dokładniejszą klasyfikację zmian niż poprzednio stosowana skala Papanicolaou.
Na wyniku cytologii wg systemu Bethesda można spotkać następujące skróty:
- NILM (Negative for Intraepithelial Lesion or Malignancy) – brak zmian śródnabłonkowych ani nowotworowych, wynik prawidłowy, obecne normotypowe komórki nabłonka płaskiego.
- ASC-US (Atypical Squamous Cells of Undetermined Significance) – obecne nieprawidłowe (atypowe) komórki nabłonka płaskiego o nieokreślonym charakterze, często związane z przewlekłym stanem zapalnym lub przejściowymi zmianami.
- ASC-H (Atypical Squamous Cells – cannot exclude HSIL) – nieprawidłowe komórki nabłonka płaskiego, których charakter sugeruje możliwe zmiany śródnabłonkowe dużego stopnia, których nie można wykluczyć.
- LSIL (Low-grade Squamous Intraepithelial Lesion) – zmiany śródnabłonkowe niskiego stopnia, często powiązane z infekcją HPV, zwykle wymagają obserwacji i powtórzenia cytologii po kilku miesiącach.
- HSIL (High-grade Squamous Intraepithelial Lesion) – obecność komórek o wysokim stopniu dysplazji, które stanowią istotne ryzyko progresji do raka szyjki macicy i wymagają pilnej diagnostyki oraz leczenia.
- AGC (Atypical Glandular Cells) – nieprawidłowe, atypowe komórki nabłonka gruczołowego, które mogą wymagać dalszej, pogłębionej diagnostyki.
Dodatkowo system Bethesda pozwala na ocenę rodzaju oraz jakości pobranego materiału i preparatu, a także ogólną charakterystykę rozmazu oraz zmian. Na wyniku zaznacza się, czy wykonano cytologię konwencjonalną, czy cienkowarstwową, a także czy próbka nadaje się do oceny diagnostycznej. W praktyce oznacza to, że oceniana jest m.in. liczba obecnych komórek nabłonka, sposób ich utrwalenia oraz jakość wybarwienia. Jeśli materiał został pobrany lub przygotowany nieprawidłowo, jego ocena może być niemożliwa i wówczas zaleca się powtórzenie badania. Najczęściej wynika to z pobrania zbyt małej ilości komórek, preparat jest zanieczyszczony krwią albo uległ wysuszeniu.
W opisie wyniku znajduje się również ogólna charakterystyka rozmazu, która informuje o ewentualnej obecności zmian w obrębie komórek. Uwzględnia się tu m.in. obecność śródnabłonkowej neoplazji szyjki macicy (CIN), a także innych zmian o charakterze nienowotworowym. Mogą one wynikać ze stanu zapalnego, przebytych zabiegów (np. radioterapii), obecności ciała obcego, takiego jak wkładka wewnątrzmaciczna, czy też procesów zanikowych związanych np. z gospodarką hormonalną.
Co oznacza prawidłowy wynik cytologii?
- Prawidłowy wynik oznacza brak nieprawidłowych komórek w próbce.
- Kobieta powinna kontynuować regularne badania kontrolne, zgodnie z zaleceniami lekarza:
- co 3 lata, jeżeli nie należy do grupy zwiększonego ryzyka,
- co rok, jeśli należy do grupy zwiększonego ryzyka raka szyjki macicy.
Co oznacza nieprawidłowy wynik cytologii?
- Nieprawidłowy wynik nie jest równoznaczny z rakiem szyjki macicy.
- Wymaga rozszerzonej diagnostyki, aby potwierdzić lub wykluczyć obecność zmian chorobowych.
Przyczynami nieprawidłowego wyniku cytologii mogą być infekcje grzybicze, bakteryjne lub wirusowe, takie jak zakażenie drożdżakami z rodzaju Candida, wirusem HPV czy bakteriami Gardnerella vaginalis. Wpływ mogą mieć także choroby przenoszone drogą płciową, m.in. rzęsistkowica, opryszczka, chlamydioza czy rzeżączka. Na wynik badania mogą oddziaływać również stany zapalne, wywołane na przykład częstym stosowaniem irygacji pochwy lub preparatów dopochwowych. Inną możliwą przyczyną są zmiany przedrakowe, czyli dysplazja, które wymagają regularnej kontroli, choć nie zawsze prowadzą do rozwoju nowotworu. Należy także pamiętać, że nieprawidłowy wynik może wynikać z czynników technicznych, takich jak błędy podczas pobrania materiału czy zbyt mała liczba komórek w preparacie, co utrudnia jego prawidłową ocenę.
W przypadku uzyskania nieprawidłowego wyniku cytologii dalsze postępowanie zależy od rodzaju wykrytych zmian i zawsze jest ustalane indywidualnie przez lekarza ginekologa.
Jakie dalsze badania wykonać, gdy na wyniku obecne są komórki nabłonka płaskiego LSIL, HSIL lub ASC?
Często pierwszym krokiem jest powtórzenie badania w krótkim odstępie czasu, aby zweryfikować wynik i ocenić, czy nieprawidłowości się utrzymują. W razie potrzeby wykonuje się kolposkopię, czyli dokładne oglądanie szyjki macicy w powiększeniu, co pozwala precyzyjnie ocenić charakter zmian. Jeśli obraz budzi wątpliwości, lekarz może zdecydować o pobraniu wycinka do badania histopatologicznego (biopsji), które umożliwia postawienie ostatecznego rozpoznania.
Istotnym elementem diagnostyki jest również ocena zakażenia wirusem brodawczaka ludzkiego (HPV). To właśnie ten wirus, zwłaszcza jego wysokoonkogenne typy, odpowiada za niemal wszystkie przypadki stanów przedrakowych i raka szyjki macicy. Do grupy wysokoonkogennych typów wirusa HPV należą m.in. typy 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 66 i 68. Z tego powodu w wielu krajach Europy testy w kierunku HPV wykonuje się rutynowo razem z cytologią, co znacząco zwiększa skuteczność wczesnego wykrywania niepokojących zmian i pozwala na szybsze wdrożenie odpowiedniego postępowania.
Komórki nabłonka płaskiego szyjki macicy
Komórki nabłonka płaskiego to jeden z podstawowych typów komórek budujących skórę oraz błony śluzowe, m.in. w obrębie jamy ustnej, gardła czy szyjki macicy. Pełnią one funkcję ochronną, stanowiąc barierę przed czynnikami zewnętrznymi. Gdy dochodzi do zaburzeń ich wzrostu i podziałów, komórki te mogą zacząć namnażać się w sposób niekontrolowany. W takiej sytuacji istnieje ryzyko rozwoju raka płaskonabłonkowego. Istotną cechą raka płaskonabłonkowego jest jego potencjał do naciekania okolicznych tkanek oraz tworzenia przerzutów do odległych narządów. Z tego względu ogromne znaczenie ma wczesne rozpoznanie choroby i szybkie wdrożenie odpowiedniego leczenia.
Komórki nabłonkowe wyściełające szyjkę macicy, wraz z komórkami gruczołowymi tworzą naturalną barierę ochronną przed infekcjami i urazami. Ich obecność w badaniu cytologicznym, które służy do wczesnego wykrywania raka szyjki macicy, jest całkowicie normalna i oczekiwana.
W badaniu cytologicznym szyjki macicy mogą zostać wykryte różne typy komórek nabłonka płaskiego, które pozwalają lekarzowi ocenić stan zdrowia tego narządu. Normotypowe komórki nabłonka płaskiego świadczą o prawidłowej budowie nabłonka i braku zmian patologicznych. Z kolei obecność nieprawidłowych lub atypowych komórek nabłonka płaskiego może wskazywać na stany zapalne, infekcje wirusowe (np. HPV) lub zmiany przedrakowe.
Komórki płaskonabłonkowe mogą wykazywać różne nieprawidłowości, które lekarze / cytolodzy rozpoznają podczas analizy cytologicznej. Oto możliwe zmiany wskazujące na atypowe komórki nabłonka płaskiego:
- Metaplazja płaskonabłonkowa – łagodna zmiana, w większości przypadków niegroźna.
- Dysplazja płaskonabłonkowa – zmiany przedrakowe, mogące mieć charakter:
- łagodny (niski stopień)
- umiarkowany
- ciężki (wysoki stopień)
- Rak płaskonabłonkowy – zmiana nowotworowa, wymagająca pilnej diagnostyki i leczenia.
Metaplazja płaskonabłonkowa ma charakter łagodny i zwykle nie stanowi powodu do niepokoju. Inaczej jest w przypadku dysplazji oraz raka płaskonabłonkowego. Pierwsza z tych zmian uznawana jest za stan przedrakowy, natomiast druga za nowotwór złośliwy. Obie wymagają dalszej kontroli lekarskiej i wdrożenia odpowiedniego postępowania terapeutycznego.
Mgr Agnieszka Nowak
Bibliografia
Rekomendacje Centralnego Ośrodka Koordynującego Populacyjny Program Profilaktyki i Wczesnego Wykrywania Raka Szyjki Macicy, Polskiego Towarzystwa Ginekologicznego, Polskiego Towarzystwa Patologów i Polskiego Towarzystwa Kolposkopii i Patofizjologii Szyjki Macicy. Postępowanie w przypadku nieprawidłowego wyniku przesiewowego badania cytologicznego, Rekomendacje Polskiego Towarzystwa Ginekologicznego 2006–2011, s. 98–102
Negri G, Rigo B, Vittadello F, Mian C, Egarter-Vigl E. Abnormal cervicovaginal cytology with negative human papillomavirus testing. Cancer. 2007 Oct 25;111(5):280-4.
Levi AW, Kelly DP, Rosenthal DL, Ronnett BM. Atypical squamous cells of undetermined significance in liquid-based cytologic specimens: results of reflex human papillomavirus testing and histologic follow-up in routine practice with comparison of interpretive and probabilistic reporting methods. Cancer. 2003 Aug 25;99(4):191-7.
Kulasingam SL, Hughes JP, Kiviat NB, Mao C, Weiss NS, Kuypers JM, Koutsky LA. Evaluation of human papillomavirus testing in primary screening for cervical abnormalities: comparison of sensitivity, specificity, and frequency of referral. JAMA. 2002 Oct 9;288(14):1749-57.
M. Wrześniewska i in., Możliwości diagnostyczne i diagnostyczno-terapeutyczne w profilaktyce raka szyjki macicy, Studia Medyczne 2013, 29(1), s. 109–116





