Toczeń rumieniowaty układowy (ICD-10: L93) – autoimmunologiczna choroba tkanki łącznej. Objawy i diagnostyka
Toczeń rumieniowaty układowy (SLE) – (ICD-10: L93) –jest chorobą zapalną tkanki łącznej, należącej do grupy tzw. kolagenoz o podłożu autoimmunologicznym. Rozwija się wskutek złożonych zaburzeń układu odpornościowego, które prowadzą do przewlekłego procesu zapalnego w wielu tkankach i narządach. Schorzenie 6-10-krotnie częściej dotyka kobiety – największą zapadalność obserwuje się między 16. a 55. rokiem życia. Rozpoznanie choroby w początkowym stadium bywa trudne i może przysporzyć wiele kłopotów diagnostycznych. Dowiedź się, w jaki sposób przebiega diagnostyka oraz jakie objawy mogą świadczyć o SLE?
Toczeń rumieniowaty układowy – czym jest?
Toczeń rumieniowaty układowy (ICD-10: L93), SLE (ang. systemic lupus erythematosus) powstaje na skutek nieprawidłowej odpowiedzi układu odpornościowego, która jest konsekwencją utraty tolerancji wobec własnych antygenów. W wyniku tego dochodzi do produkcji autoprzeciwciał, tworzenia się oraz odkładania kompleksów immunologicznych w tkankach z postępującą aktywacją układu cytokin.
SLE cechuje się różnorodną manifestacją kliniczną i serologiczną. Schorzenie może zająć dowolną część ciała, jednak najczęściej uszkadza serce, stawy, skórę, płuca, naczynia krwionośne, nerki oraz układ nerwowy.
W praktyce klinicznej wyróżnia się 3 główne rodzaje tocznia:
- skórny – objawia się wysypką pojawiającą się na twarzy, szyi lub skórze głowy;
- układowy – może objąć skórę, stawy i prawie każdy organ lub układ ciała;
- polekowy – występuje po zażyciu określonych leków.
Toczeń rumieniowaty układowy – diagnostyka
Rozpoznanie choroby jest dosyć skomplikowane, ponieważ SLE ma bardzo zróżnicowane nasilenie oraz przebiega w fazie zaostrzeń i remisji. Przez dłuższy czas mogą dominować objawy ze strony jednego narządu. Potwierdzenie diagnozy zawsze wymaga dokładnego wywiadu z pacjentem, badań laboratoryjnych i obrazowych. Diagnostyka laboratoryjna opiera się na ocenie morfologii krwi, poziomu markerów odczynów zapalnych – białka CRP oraz OB. Istotna jest również ocena wydolności nerek i wątroby na podstawie wyników transaminaz – AST, ALT, kreatyniny oraz analizy moczu.
Badania immunologiczne obejmują: przeciwciała przeciwjądrowe ANA (wynik dodatni obserwuje się niemal u wszystkich chorych na SLE). Niektóre przeciwciała wiążą się z częstszym występowaniem pewnych objawów klinicznych:
- anty-dsDNA z toczniowym zapaleniem nerek,
- anty-RNP z zapaleniem mięśni,
- anty-Sm – obecne szczególnie przy zajęciu nerek oraz OUN,
- anty-Ro z limfopenią, powiększeniem węzłów chłonnych, toczniem noworodków i zespołem Sjogrena.
Przy podejrzeniu SLA lekarz może zlecić także badania przeciwciał skierowanych przeciwko fosfolipidom (APLA), nukleosomom, rybosomom, (anty-rib P), przeciwciała anty-Ku czy anty-PCNA, a także test PPJ ANA4.
Obecność badanych przeciwciał przy braku objawów klinicznych nie daje podstaw do rozpoznania tocznia rumieniowatego. Kluczowe w diagnozie jest współwystępowanie przeciwciał wraz z objawami ogólnymi lub związanymi z uszkodzeniem narządów.
Toczeń rumieniowaty układowy – przyczyny
Nie są znane dokładne przyczyny wywołujące chorobę, choć przypuszcza się, że stoi za nimi wiele czynników natury genetycznej, środowiskowej i hormonalnej. W 14-57% toczeń rumieniowaty układowy rozwija się u obojga bliźniąt jednojajowych. Ponad 25% dzieci matek chorujących na SLE ma przeciwciała przeciwjądrowe (ANA) we krwi.
Znaczna przewaga kobiet w okresie prokreacyjnym wśród chorych na SLE wskazuje na udział hormonów płciowych. Stosowanie doustnych środków antykoncepcyjnych lub estrogenowej terapii zastępczej i endometrioza zwiększa ryzyko wystąpienia schorzenia. Dużą rolę przypisuje się także nadmiernej ekspozycji na światło słoneczne – może to wywoływać zaostrzenie zmian skórnych oraz innych objawów.
Przypuszcza się, że przewlekłe zakażenia wirusowe (np. retrowirusami, wirusem Epsteina i Barr) odgrywają rolę w zapoczątkowaniu i podtrzymywaniu SLE. Palenie papierosów oraz narażenie organizmu na substancje chemiczne, w tym związki krzemu i leki, także bardzo często jest czynnikiem zapalnym choroby.
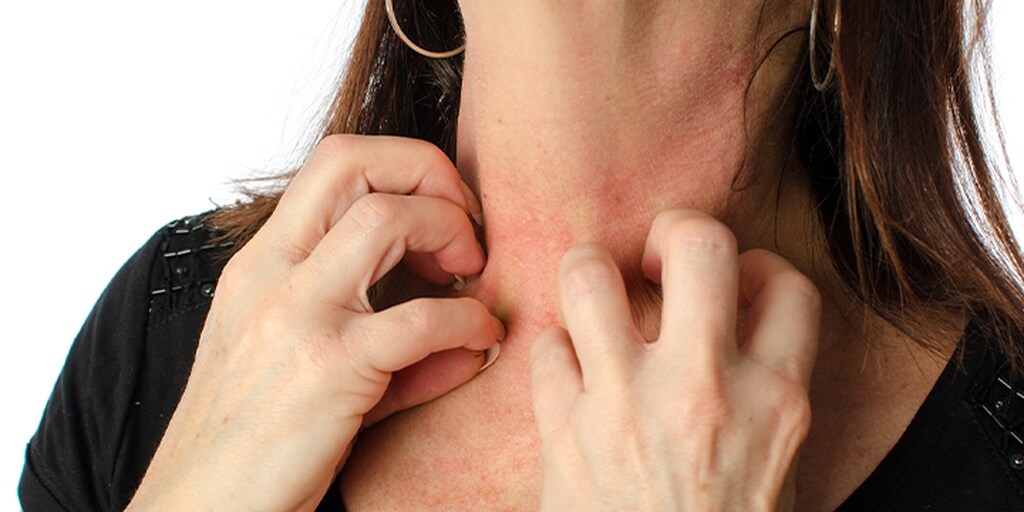
Toczeń rumieniowaty układowy – objawy
Toczeń rumieniowaty układowy różni się u poszczególnych pacjentów, a objawy mogą pojawiać się (stan zaostrzenia) i ustępować (stan remisji). Choroba najczęściej ma swój początek od skąpych symptomów takich jak osłabienie i łatwa męczliwość, stan podgorączkowy i gorączka oraz utrata masy ciała.
Najczęściej występującymi objawami, zarówno u kobiet, jak i mężczyzn są:
- ból lub obrzęk stawów,
- nadwrażliwość na światło słoneczne,
- zaburzenia krzepnięcia krwi,
- zaburzenia hematologiczne – leukopenia, niedokrwistość w morfologii krwi,
- zasinienie lub bladość palców w niskich temperaturach (objaw Raynauda),
- wysypka w kształcie motyla w okolicy policzków i nosa,
- nadżerki błony śluzowej jamy ustnej lub nosa,
- ścieńczenie włosów i łysienie,
- zapalenie opłucnej lub osierdzia,
- zapalenie stawów bez nadżerek,
- ból w klatce piersiowej przy głębokim oddychaniu.
Toczeń rumieniowaty układowy – leczenie
Celem leczenia jest wydłużenie życia, zapobieganie uszkodzeniom narządowym oraz poprawa jakości stanu funkcjonalnego. Podstawą terapii jest farmakoterapia obejmująca niesteroidowe leki przeciwzapalne (NLPZ), kortykosteroidy, a także biologiczne leki modyfikujące przebieg choroby. O wyborze odpowiedniej metody zawsze decyduje lekarz. Pacjenci ze względu na objawy ze strony wielu układów organizmu powinni być pod opieką wielu specjalistów – dermatologa, reumatologa, lekarza internisty oraz hematologa.
DIAGNOSTYKA oferuje szeroki wybór badań laboratoryjnych pomocnych w diagnozie tocznia układowego oraz innych schorzeń. Zachęcamy do skorzystania z naszych usług oraz konsultacji wyników z naszymi lekarzami.
Bibliografia:
- Taylor JK, Mcmurray RW. Leczenie tocznia rumieniowatego układowego. Dermatologia po Dyplomie 2011, 45-52.
- Interna Szczeklika, pod red. P. Gajewskiego, Medycyna Praktyczna, Kraków 2020.
